専門医が語る、選ばれる再生医療
の安全性と秘密
【再生医療】治療の新たな選択肢に!
低リスクで元の元気な体に戻る治療法をプロがお話します!
なぜ!?当院が選ばれるのか??
そこには幹細胞の強さに秘密があった!!
独自の培養技術について詳しく解説を行います。
症例紹介
東京・大阪・札幌の3院で、変形性関節症、脳卒中後遺症、脊髄損傷など、さまざまな疾患で改善を実感された症例をご紹介します。
-
- 股関節の症例
- 関節の症例
- 幹細胞治療の症例
人工関節を回避し痛みのない日常へ前進した50代女性の股関節再生治療 「人工関節はもう少し待ちたい。でも、この痛みをなんとかしたい」。こちらの患者様は、5年以上前から右股関節の痛みに悩まされてきた50代の女性です。右変形性股関節症と診断され、治療前の痛みは10段階中6。階段昇降や自転車を漕ぐことさえ困難な状態でしたが、"リペア幹細胞"の投与により、初回投与後わずか1か月で痛みが10段階中3まで軽減しました。さらなる改善にも期待が持てる状況です。 治療前の状態 5年以上前からピラティス中の開脚が難しくなり、整形外科で右変形性股関節症と診断された リハビリで経過を見ていたが、年々痛みが悪化し日常動作にも支障が出るように 階段昇降、走る、自転車を漕ぐ、右足での片足立ちができなくなった 主治医から人工関節を勧められたが、耐用性の問題からもう少し待ちたいと考えていた こちらの患者様は、5年以上前からピラティスの際に股関節の開脚が難しくなり、近くの整形外科を受診したところ右変形性股関節症と診断されました。その後リハビリで経過を見ていたものの、年々症状は悪化。現在では階段昇降、走ること、自転車を漕ぐこと、そして右足での片足立ちまでできなくなり、日常生活に大きな支障をきたすようになりました。 主治医からは人工関節手術を勧められましたが、人工関節には耐用年数の問題があり、50代という年齢を考えるともう少し待ちたいというお気持ちがありました。また、今ある強い痛みを何とか抑えたいと、新たな治療法を探される中で当院にたどり着かれました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます <治療内容>右股関節に5000万個の"リペア幹細胞"を計3回投与 右股関節に5000万個の"リペア幹細胞"を計3回にわたり投与しました。手術や入院の必要はなく、股関節を温存したまま治療を進めることができました。 治療後の変化 初回投与後1か月で痛みが10段階中6から3へ軽減 最終投与後1年の時点で痛みは10段階中3〜4で推移 "リペア幹細胞"の効果は投与後も1年間にわたって持続するため、さらなる改善に期待 人工関節手術を回避しながら痛みの軽減を実現 初回投与からわずか1か月後には、治療前に10段階中6であった痛みが3まで軽減しました。最終投与後1年の時点では痛みは10段階中3〜4で推移しており、重度の変形性股関節症でありながらも確かな改善を実感されています。 治療前は階段昇降や自転車、片足立ちさえままならず、人工関節手術を提案される状況でしたが、"リペア幹細胞"による治療を通じて手術を回避しながら痛みの軽減という成果を得ることができました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.30 -
- 股関節の症例
- 関節の症例
- 幹細胞治療の症例
フルマラソン復帰を目指す70代女性の股関節再生治療 「人工関節にしたら、もうマラソンは続けられない——」。両変形性股関節症(臼蓋形成不全)と診断された70代の女性の患者様は、約5年にわたる両股関節の痛みに悩まされてきました。"リペア幹細胞"による治療を受けたところ、右股関節の痛みが10段階中8から2へ大幅に軽減し、左股関節も4から1に改善。人工関節を回避しながら、フルマラソン復帰への希望が見えてきました。 治療前の状態 約10年前にフルマラソンに挑戦し始め、約5年前から両股関節に痛みが発症 臼蓋形成不全による両変形性股関節症と診断された 痛みを抱えながらもマラソンを続けていたが、約2年前から悪化 主治医から人工関節が必要と告げられ、マラソン継続への不安を抱えていた 約10年前からフルマラソンに挑戦するようになった患者様ですが、約5年前から両股関節に違和感と痛みを感じるようになり、整形外科で臼蓋形成不全による両変形性股関節症と診断されました。それでもマラソンへの情熱を諦めきれず、痛みを抱えながら練習や大会出場を続けていたものの、約2年前から痛みが悪化し、主治医から人工関節が必要になると告げられました。 人工股関節置換術を行うと、脱臼や耐用性の問題からアクティブな活動が制限されてしまいます。マラソンを続けたいという強い意志をお持ちの患者様にとって、人工関節は受け入れがたい選択肢でした。保険診療の範囲では痛みの改善とマラソン継続の両立が難しい中、"リペア幹細胞"を使った再生医療に希望を見出し、当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認めます <治療内容>両股関節に5000万個ずつの"リペア幹細胞"を計3回投与 両股関節にそれぞれ5000万個の"リペア幹細胞"を計3回にわたり投与しました。手術や入院の必要はなく、関節内へのピンポイント注射により軟骨を温存したまま治療を進めることができました。 治療後の変化 初回投与後1か月で右股関節の痛みが10段階中8から3に、左股関節は4から1に軽減 2回目投与後1か月で右股関節の痛みがさらに2まで改善 残り1回の投与を予定しており、さらなる改善が見込まれる 人工関節を回避しながらフルマラソン復帰を目指せる状況に 初回投与から1か月後、右股関節の痛みは10段階中8から3へ軽減し、左股関節は4から1へと大きく改善しました。さらに2回目の投与後1か月では、右股関節の痛みは2まで改善。回を重ねるごとに着実な変化が現れています。 「人工関節にしなければならないかもしれない」という不安を抱えていた患者様でしたが、"リペア幹細胞"による治療を通じて、人工関節を回避しながら痛みの大幅な軽減を実現することができました。残り1回の投与も予定されており、"リペア幹細胞"は投与後1年間にわたって軟骨の再生・修復のために働き続けるため、フルマラソン復帰への道がさらに開けることが期待されています。
2026.04.28 -
- 脳神経・脊髄の症例
- 頚椎・腰椎ヘルニア・狭窄症・脊髄損傷・脊髄梗塞などの症例
- 幹細胞治療の症例
歩行スピードの改善を実現した50代女性の脊髄損傷再生治療 「鎮痛薬を4種類飲んでも、この痛みは治まらないのでしょうか…」。胸髄腫瘍の摘出手術後、脊髄損傷による後遺症に約7年間悩まされてきた50代女性の患者様。右上半身には洋服の摩擦や風が当たるだけでヤスリで擦られるような激しい痛みが常時あり、臍から下の感覚も消失している状態でした。"リペア幹細胞"を脊髄腔内に投与する治療を経て、筋力検査で複数の筋群に向上がみられ、周囲から認識されるほど歩行スピードが改善しました。さらなる改善にも期待が持てる状況です。 治療前の状態 約7年前から背部・腹部への激しい痛みが出現し、のちに胸髄腫瘍と診断された 腫瘍摘出手術を受けたものの、術後に脊髄損傷の後遺症が残存 右上半身に常時疼痛があり、鎮痛薬4種類を服用しても効果は限定的 臍から下の表面感覚が消失し、目で見ないと衣服の着脱も判断できない状態 患者様は約7年前から咳をするたびに背部や腹部に激しい痛みが走るようになりました。複数の医療機関を受診しましたが原因が特定されず、その後、右上半身の温度や熱の感覚が消失し始めました。精密検査の結果、第7胸椎に良性の脊髄腫瘍があり、脊髄空洞症を引き起こしていることが判明。腫瘍の摘出手術を受けましたが、術後に脊髄損傷の後遺症が残りました。 退院後は鎮痛薬を4種類処方されていましたが、右上半身の激しい痛みへの効果は限定的でした。担当医からは「これ以上の増量は医療麻薬が必要になる」と説明を受け、新たな改善の手段を求めて当院を受診されました。 "リペア幹細胞"とリペアセルクリニックの特長 MRI所見 MRIにて脊髄損傷がみられます。 <治療内容>脊髄腔内に2500万個の"リペア幹細胞"を計3回投与+1億個を点滴投与 脊髄腔内ダイレクト注射により2500万個の"リペア幹細胞"を計3回にわたり投与しました。また、慢性疼痛に対して1億個の"リペア幹細胞"を点滴で1回投与しました。手術や入院の必要はなく、患者様の状態に合わせた段階的な治療を進めることができました。 治療後の変化 1回目の投与後、筋力検査で複数の筋群に向上が確認された 2回目の投与後、周囲から認識されるほど歩行スピードが改善 医師の処方によるスクワットの自主トレーニングを継続中 右上半身の慢性疼痛は継続観察中で、さらなる改善に期待 1回目の"リペア幹細胞"投与後、筋力検査において複数の筋群で向上が確認されました。太もも裏の筋力は右側で5段階中4から5へ、腸腰筋は左側で5段階中4から5(マイナス)へと改善がみられています。2回目の投与後には歩行スピードの向上が周囲から認識されるレベルまで改善し、現在はスクワットによる自主トレーニングも継続されています。 鎮痛薬4種類を服用しても改善が困難だった状況から、筋力や歩行機能に確かな変化が現れたことは、患者様にとって大きな希望となっています。右上半身の慢性疼痛については半年から1年かけて効果が発現すると見込まれており、継続的な観察を行っています。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.26 -
- ひざ関節の症例
- 半月板の症例
- 関節の症例
- 幹細胞治療の症例
手術を回避し膝の痛みを和らげた60代女性の再生治療 「このまま痛みが続くなら手術しかないのかな…」。20年前の受傷をきっかけに、右膝の痛みに長年悩まされてきた60代女性の患者様。右変形性膝関節症・右半月板損傷と診断され、ヒアルロン酸注射などの保存療法では効果が限定的でした。痛みは10段階中7〜8という深刻な状態でしたが、"リペア幹細胞"による治療を経て、痛みが10段階中3まで軽減し、日常生活の質が向上しました。さらなる改善にも期待が持てる状況です。 治療前の状態 20年前にしゃがんだ際に右膝を受傷し、その後痛みが再燃した サポーターの装着や関節穿刺、ヒアルロン酸注射を受けたが効果は限定的 右膝に水腫がみられ、レントゲン検査で変形性膝関節症中期と診断 痛みは10段階中7〜8と深刻で、日常生活に大きな支障が出ていた 患者様は20年ほど前にしゃがんだ際、右膝から音がして受傷されました。その後は落ち着いていたものの、昨年の夏に右膝の痛みが再燃。サポーターを装着しても改善せず、水腫がみられたため関節穿刺やヒアルロン酸注射を受けましたが、効果は限定的でした。 レントゲン検査では右変形性膝関節症と診断され、同時に半月板の損傷も確認されました。保存療法では根本的な改善が難しく、手術に頼らずご自身の組織修復力を活かす再生医療を選択されました。 "リペア幹細胞"とリペアセルクリニックの特長 レントゲン所見 レントゲンにて関節の狭小化を認め、同時に半月板の損傷も認められます。 <治療内容>右膝に5000万個の"リペア幹細胞"を計2回投与+PRP 右膝に5000万個の"リペア幹細胞"を計2回にわたり投与しました。また、PRP療法も1回施行し、ご自身の血液成分を活用した組織修復の促進を図りました。手術や入院の必要はなく、半月板を温存したまま治療を進めることができました。 治療後の変化 痛みが10段階中7〜8から3まで軽減し、全体的に痛みが和らいだ 長時間の歩行では痛みが出ることがあるものの、日常生活の質が向上 手術を回避しながら、半月板を温存した状態で改善を実現 "リペア幹細胞"の継続的な効果により、さらなる改善にも期待 "リペア幹細胞"の投与とPRP療法を組み合わせた治療の結果、痛みは10段階中7〜8から3まで軽減しました。長時間の歩行で痛みが出ることはあるものの、全体的に痛みが和らぎ、日常生活の質が大きく向上しています。 手術への不安を抱えていた患者様にとって、半月板を温存したまま痛みの軽減を実現できたことは大きな安心につながりました。組織の再生・修復を促したことで、このような改善が実現しました。"リペア幹細胞"は投与後1年間にわたって効果を発揮し続けるため、さらなる改善も期待できます。
2026.04.24
自分の細胞を活用し、
蘇らせる「再生医療」とは?
薬での治療は限界ではないだろうか。本当に手術は必要だろうか。
そんな思いで悩んだり、あきらめたりしていませんか?
ケガをしても傷跡が少しずつ薄くなる・・
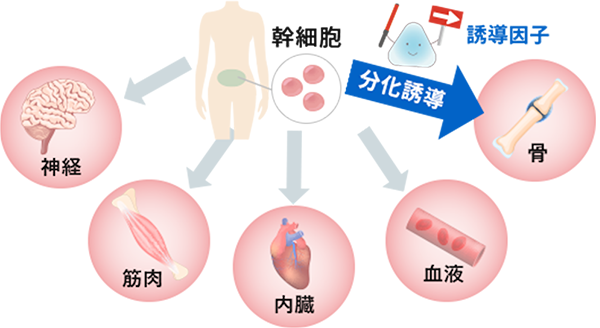
当たり前のようですが、あなた自身の細胞には、弱ったところ、傷ついたところを修復するチカラがあります。
その細胞のチカラを最大限に引き出して治療を行うことを「再生医療」と呼び、おすすめしています。
リペアセルクリニックの特長
当クリニックは、疾患・免疫・美容という分野すべてを、自己細胞を用いた最先端の医療で行うことができる国内でも珍しい部類の医療機関です。
CPC(細胞培養加工施設)の高い技術により、冷凍しない方法で幹細胞を投与できるので高い生存率を実現。
ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないおすすめの治療方法です。
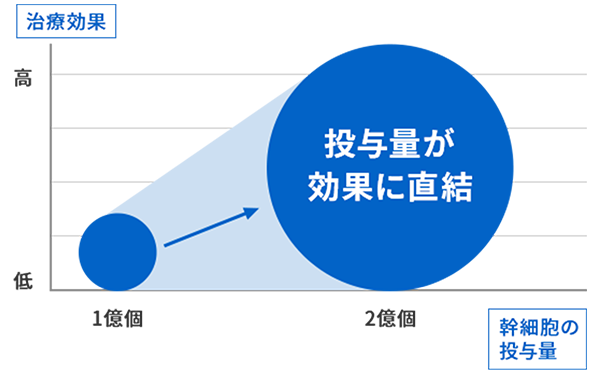
- 2億個の細胞を
投与可能※但し適応による - 高い
安全性 - 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC

LICENSE厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に届出し、受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた変形性関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-

悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-

自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療
























当クリニックでは、国内では数少ない自己の幹細胞を用いた「変形性関節症」「脳卒中」「糖尿病」「肝障害」「肌の再生」などの最先端の再生医療および、PRP(多血小板血漿)の関節内投与を再生医療安全確保法のもと、自由診療にて提供しています。再生医療とは、厚生労働省によって受理されることで行うことのできる治療となります。
坂本理事長のブログ
藤間院長のブログ
スタッフブログ
トピックス
-
- 脊椎
- 脊椎、その他疾患
「長時間座りっぱなしで腰痛が起きるのはなぜ?」 「座りっぱなしによる腰痛を改善・予防する対策はない?」 デスクワークや長時間の移動など、現代人が座りっぱなしになる機会は少なくありません。 長時間の座りっぱなしは、腰に負担がかかり続けるため腰痛を引き起こすことがあります。さらに、悪い姿勢のまま長時間過ごすと、腰椎椎間板ヘルニアの発症リスクを高めるため注意が必要です。 本記事では、座りっぱなしで腰痛が起きる原因や、改善・予防する対策、腰痛対策のストレッチについて解説します。デスクワークや長時間の運転など、座りっぱなしになりやすい場面で取り入れて、腰痛の改善・予防に役立ててください。 なお、当院「リペアセルクリニック」の公式LINEでは、ヘルニアに対する治療法のひとつである「再生医療」の情報提供と簡易オンライン診断を実施しております。 腰の痛みなど気になる症状がある方は、ぜひ一度公式LINEにご登録ください。 長時間の座りっぱなしで腰痛が起きる原因 長時間座りっぱなしでいると、以下のような腰への悪影響が積み重なり、腰痛を引き起こすことがあります。 同じ姿勢は腰に負担がかかる 悪い姿勢は腰椎への圧力を高める 腰まわりの筋力が低下する それぞれについて詳しく解説します。 同じ姿勢は腰に負担がかかる 同じ姿勢で座りっぱなしでいると、腰に負担がかかり続け腰痛を引き起こすことがあります。長時間の同じ姿勢は、筋肉が緊張して、血流の低下や疲労の蓄積につながるためです。 日本人は世界的に見ても座っている時間が長いと言われています。実際に、厚生労働省の国民健康・栄養調査によると、8時間以上座りっぱなしと回答した割合は男性38%、女性33%との報告があります。(文献1) 悪い姿勢は腰椎への圧力を高める 猫背や前かがみの姿勢は、腰椎への圧力を高めて腰痛の原因になります。これらの悪い姿勢でいると、骨盤が後方に傾いた状態になり、骨と骨の間にある椎間板というクッションに負担がかかるためです。 このまま、椎間板に負担がかかり続けると、腰椎椎間板ヘルニアを引き起こすリスクが高まります。腰椎椎間板ヘルニアとは、背骨の骨と骨の隙間にある椎間板が飛び出してしまう病気です。 飛び出した椎間板が神経を圧迫してしまうと、腰痛だけでなく、お尻から足先にかけた痛みやしびれなどさまざまな症状を引き起こします。 腰まわりの筋力が低下する 長時間座りっぱなしでいると、筋力が低下して腰痛を引き起こすリスクが高まります。背骨を支える働きのある大腰筋(だいようきん:腰回りの筋肉)や、大臀筋(だいでんきん:お尻の大きな筋肉)などが衰えて、腰椎に負担をかけてしまうためです。 適切な姿勢を保つ筋肉も衰えてしまうため、さらに腰椎に負担をかけてしまいます。 座りっぱなしで起きる腰痛を改善・予防する対策 座りっぱなしで起こる腰痛を改善・予防するには、以下の対策が効果的です。 姿勢を良くして座る 椅子とデスクの高さを調整する 定期的にストレッチや体操を行う 30分に1回は立ち上がる 腹筋と背筋を鍛える それぞれの対策について詳しく解説します。 姿勢を良くして座る 姿勢を良くして座ることは、腰への負担を軽減して、腰痛の改善・予防につながります。 例えば、デスクワークにおける適切な座り方は以下の通りです。 骨盤を立てて座る 背筋を伸ばす 足裏全体が床に接するようにする 肩の力を抜く 膝と股関節は90°にする 肘の角度は90°以上にする 背もたれがついた椅子を使用しましょう。 椅子とデスクの高さを調整する 椅子やデスクの高さが合っていないと、無意識に悪い姿勢になりやすいです。そのため、高さが調整できる椅子や机の使用をおすすめします。 高さ調整ができない椅子が高すぎる場合は、足置き台などを活用しましょう。反対に低すぎる場合は、座面にクッションを敷いて調整してください。 なお、ディスプレイとの距離は目から40cm以上離れた位置で、高さは視線よりもやや下にすると良いとされています。 定期的にストレッチや体操を行う 1時間に1回程度、短時間でも体を動かすことが腰痛予防に効果的です。 座りっぱなしのあとに取り入れる運動は、以下のような体操がおすすめです。 まっすぐに立ち足を肩幅よりもやや広めに開く 両手後ろにして腰辺りに手を添える 手を支点にして腰をしっかりと反らせる 反らせた状態でゆっくりと息を吐き続けながら3秒間維持する 1〜3回を目安に行いましょう。「痛気持ちいい」程度がちょうど良いです。おしりから足先にかけて痛みやしびれが現れたら中止してください。 30分に1回は立ち上がる 可能であれば30分に1回は立ち上がるようにしてください。立ち上がるだけでも、腰への負担は軽減されて、血の巡りも改善されます。 立ち上がった際は、前述した体操や足踏み、もも上げなどを行ってください。少しでも運動を取り入れることが腰痛予防に効果的です。 腹筋と背筋を鍛える 腹筋と背筋を鍛えることで背骨が安定して、腰への負担が軽減します。 以下のような方法は腰痛対策のトレーニングとしておすすめです。 手順 腹筋体操 1.仰向けに寝る 2.あごを引いたまま上半身をゆっくりと起こす 3.45°の位置で約5秒間止める 背筋体操 1.うつ伏せに寝ておへそより下に枕を挟む 2.あごを引いて上半身をゆっくりと起こす 3.約10cm上げたところで約5秒間止める 背筋体操を行う際は、上半身を起こすと同時に肛門をすぼめるとお尻の筋肉も鍛えられ効果が高まります。 座りっぱなしでできる腰痛対策のストレッチ デスクワーク中などの座りっぱなしでもできる腰痛対策のストレッチとして、以下が挙げられます。 肩甲骨回し 大臀筋のストレッチ 股関節のストレッチ 僧帽筋・背筋のストレッチ ハムストリングのストレッチ 広背筋のストレッチ それぞれのストレッチの手順とポイントを解説します。なお、運動中に痛みやしびれが現れた際は中止してください。 【関連記事】 腰痛ストレッチで即効ケア|座ったまま・立ったまま・寝ながらでできる方法を紹介 【タイプ別】慢性腰痛に適したストレッチを現役医師が紹介 肩甲骨回し 首から肩周りの筋肉をほぐす体操です。背中や肩周りの筋肉をほぐすと姿勢が改善されて、悪い姿勢による腰痛の悪化または予防につながります。 手順は以下の通りです。 肩に手を添える 肩甲骨の動きを意識しながらゆっくりと肩を回す 回す方向は回しやすい方向で問題ありません。大きくゆっくり10回ほど回しましょう。 大臀筋のストレッチ 大臀筋(だいでんきん:お尻の大きな筋肉)を伸ばすストレッチです。 手順は以下の通りです。 片方の足をもう一方の太ももの上に乗せる 乗せた足の膝の上に手を添える 背筋を伸ばした状態から上半身をゆっくりと前に倒す 太ももの上にのせた足のすねが、床と平行になるように意識してください。左右それぞれ20〜30秒ずつ行いましょう。 股関節のストレッチ 硬くなってしまうことが多い股関節をほぐすストレッチです。 手順は以下の通りです。 右足の足首を左膝の上に乗せる 両手で右膝を下から胸に引き寄せる その状態から上半身を右側にひねる 足をしっかりと固定して行うのがポイントです。左右それぞれ20〜30秒ずつ行いましょう。 僧帽筋・背筋のストレッチ 肩と腰回りの筋肉をほぐすストレッチです。 手順は以下の通りです。 両足を肩幅よりも少し広く開く 両腕を伸ばして、手を交差させて下ろす そのまま上半身をゆっくりと前に倒す 床に手が届くのが理想的ですが、無理のない範囲で行いましょう。1回20〜30秒を目安にしてください。 ハムストリングのストレッチ ハムストリング(太ももの裏の筋肉)を伸ばすストレッチです。 手順は以下の通りです。 片膝を伸ばす 伸ばした足のかかとを床につけて、つま先を天井に向ける 両手を膝の上に置き、ゆっくりと上半身を倒す 背中は丸めずにハムストリングが伸びていることを意識してください。左右それぞれ20〜30秒ずつ行いましょう。 広背筋のストレッチ 広背筋(背中の大きな筋肉)を伸ばすストレッチです。 手順は以下の通りです。 両手を上に挙げる 伸ばしたいほうの手首をもう片方の手でつかむ つかんだ手の方向へ上半身ごとゆっくりと倒す 背中の筋肉が伸びているのを意識しながら行いましょう。左右それぞれ20〜30秒ずつを目安にしてください。 放置してはいけない腰痛の症状 長時間の座りっぱなしによる腰痛は、多くの場合、姿勢の改善やストレッチで対処できます。 しかし、以下のような症状が現れている場合は、なんらかの病気が隠れているおそれがあります。 日常生活に支障が出るほどの痛み 横になって安静にしていても痛みがあり楽な姿勢がない 激しい痛みがお尻から足先まで広がる 肛門付近にしびれや焼けるような感覚がある 尿が出づらいことがある 足に力が入りづらい 上記に該当する症状が現れている方は、医療機関の受診を検討してください。 【関連記事】 椎間板ヘルニアとは?医師がわかりやすく解説 【医師監修】慢性腰痛とは?原因・放置のリスク・治療法などを分かりやすく解説 腰痛に対しては再生医療も治療選択肢の一つ 腰椎椎間板ヘルニアや脊柱管狭窄症などが原因である腰痛に対しては、再生医療も治療選択肢の一つです。再生医療とは、自分自身の細胞を病気の部位に投与して、体が本来備える自然治癒力を活用する治療方法です。 具体的には以下のような治療方法があります。 再生医療の種類 詳細 幹細胞治療 (かんさいぼうちりょう) 組織の修復に関わる働きを持つ「幹細胞」を患部に投与する治療方法 PRP療法 血液中の血小板に含まれる成長因子などが持つ、炎症を抑える働きや組織修復に関与する働きを利用した治療方法 手術以外の治療を希望される方にとっての選択肢の一つです。当院「リペアセルクリニック」の腰椎椎間板ヘルニアなどの症例について知りたい方は、以下を参考にしてください。 【症例記事】 【手術せずに改善!】 腰椎椎間板ヘルニア 60代女性 “リペア幹細胞” 投与直後から効果!歩行の安定を取り戻した!頚椎症性脊髄症術後 70代 女性 まとめ|ストレッチや体操を取り入れて腰痛を予防しよう 座りっぱなしで腰痛が起きる原因は、長時間の同一姿勢により腰に負担がかかり続けるためです。また、悪い姿勢である場合は、腰椎への圧力を高めてしまいさらに腰痛のリスクが高まります。 座りっぱなしの腰痛を改善・予防するには、椅子やデスクの高さを調整して良い姿勢で座ることが重要です。また、可能であれば30分に1回は立ち上がり体操やストレッチを取り入れてください。 腰痛の他にも、お尻から足先にかけた痛みやしびれが現れている場合は、腰椎椎間板ヘルニアなどの病気を引き起こしている可能性があるため注意が必要です。とくに日常生活に支障をきたすほどの痛みやしびれがある場合は、医療機関の受診を検討してください。 当院「リペアセルクリニック」では、腰椎椎間板ヘルニアなどに対して再生医療を行っています。腰痛などの気になる症状がある方は、まずは相談だけでもお気軽にご連絡してください。 座りっぱなしで起きる腰痛に関するよくある質問 ヘルニアのリスクを高める? 長期的な座りっぱなしは、椎間板を圧迫し続けて腰椎椎間板ヘルニアの発症リスクを高めます。姿勢の改善や定期的なストレッチにより腰への負担を軽減しましょう。 腰痛の他にお尻から足先にかけた痛みやしびれが現れている場合は、医療機関の受診を検討してください。 コルセットは効果がある? コルセットを着用すると腰痛が和らぐことがあります。ただし、長時間・長期にわたる着用は推奨されていません。長期的に着用すると腰を支える筋力を低下させるおそれがあるためです。 参考文献 (文献1) 元気と健康のために座りすぎを減らそう|厚生労働省
2026.04.30 -
- 脊椎
- 脊椎、その他疾患
「寝過ぎると腰が痛くなってしまう原因は?」 「寝過ぎによる腰の痛みを和らげたいまたは予防したい」 寝過ぎによる腰の痛みは、長時間の同一姿勢や体に合っていない寝具などが原因です。日常生活に支障をきたすほどの強い痛みがある場合は、なんらかの病気が隠れているおそれがあるため注意が必要です。 本記事では、寝過ぎて腰が痛いときの原因や疑われる病気、確認すべき症状、軽減・予防する対策とストレッチを解説します。 受診を検討すべき症状に関して具体的に解説しています。腰の痛み以外にも、気になる症状が現れている方は参考にしてください。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 腰の痛みなど気になる症状がある方は、ぜひ一度公式LINEにご登録ください。 寝過ぎて腰が痛いときの原因 寝過ぎて腰が痛いときの主な原因は以下の通りです。 同一姿勢で腰に負担がかかっている 寝具が体に合っていない 睡眠中に腰が冷えている 寝姿勢が悪い 睡眠の質が悪い それぞれの原因について詳しく解説します。 同一姿勢で腰に負担がかかっている 寝過ぎてしまうと、長時間腰に負担がかかるため腰痛を引き起こすことがあります。同じ姿勢が続くと、腰回りの血の巡りの悪化や疲労物質の蓄積などが起きるためです。 睡眠中に同一姿勢が続いてしまう原因として、寝返り不足も挙げられます。寝返りは長時間同じ部位に負担がかからないようにするための働きがあります。寝返りが少ない原因は、寝具が合っていないことや筋力低下などです。 寝具が体に合っていない マットレスの硬さや枕の高さなどが体に合っていないと腰痛の原因になります。寝具が体に合っていないと、背骨の自然なカーブが崩れて腰への負担が強まるためです。 とくにマットレスや敷き布団においては、柔らか過ぎると寝返りが打ちづらくなり、長時間の同一姿勢になるリスクが高まります。一方、硬すぎると腰辺りに空間ができてしまい、腰痛を起こしやすくなってしまいます。マットレスや敷き布団、枕は、自分の体型や体重、寝姿勢に合ったものを選ぶことが重要です。 睡眠中に腰が冷えている 睡眠中に長時間腰を冷やしてしまうと、腰痛を引き起こすリスクがあります。腰回りが冷えると、筋肉がこわばり血の流れが悪くなってしまうためです。 睡眠中に腰を冷やさないための就寝前の工夫として、以下が挙げられます。 厚手など腰を覆う衣類を着る エアコンを調整する 入浴をする 他にも、日頃からショウガなど体を温める食材を取り入れるなどの方法もあります。 寝姿勢が悪い 長時間のうつ伏せなど不適切な寝姿勢は、腰への負担を増大させて、腰痛を引き起こすリスクがあります。不適切な寝姿勢は背骨の自然なカーブを崩してしまうためです。適切な寝姿勢は、枕の高さである程度整えられます。 以下のような状態が適切な寝姿勢とされています。 寝姿勢 適切な寝姿勢 仰向け 首が自然なカーブを保てるような枕の高さ 横向き 横から見て背骨がまっすぐになる枕の高さ 不適切な寝姿勢は、睡眠の質を低下させて長時間睡眠につながるおそれがあります。寝具などを調整して適切な寝姿勢で睡眠を取りましょう。 睡眠の質が悪い 睡眠の質が悪いと腰痛を悪化させるおそれがあります。睡眠の質が悪いと痛みを通常より敏感に感じてしまうようになるリスクがあるためです。 また、なんらかの痛みの発症や長期化のリスクを高めるとの報告もあります。(文献1)睡眠は「何時間寝たか」よりも、睡眠の充足感や「途中で目が覚めていないか」などのほうが重要であることがわかってきています。 寝起きに腰が痛いときに疑われる病気 寝起きに腰が痛い場合は、脊椎(背骨のこと)の病気が関係している可能性があります。 代表的な脊椎の病気として、以下が挙げられます。 病名 特徴 腰椎椎間板ヘルニア 腰椎の骨と骨の隙間にある椎間板(ついかんばん)と呼ばれるクッションがなんらかの原因で飛び出した状態 腰部脊柱管狭窄症 背骨の中を通る神経の通り道である脊柱管が狭くなる病気 腰椎圧迫骨折 背骨の一部がなんらかの外部の力によって押しつぶされるように折れた状態 急性腰痛症(ぎっくり腰) いわゆるぎっくり腰のこと 腰椎変性すべり症 加齢などが原因で腰椎の骨が前方にズレてしまった状態 変形性脊椎症 加齢に伴って椎間板が変性し、椎体(ついたい:背骨を構成する円柱の骨)の端に骨棘(こつきょく:骨のとげ)ができている状態 これらの病気は、お尻から足先にかけた痛みとしびれや、激しい腰痛を引き起こす場合があります。日常生活に支障をきたすほどの痛みやしびれが現れている場合は、医療機関の受診を検討してください。 【関連記事】 椎間板ヘルニアとは?医師がわかりやすく解説 【画像あり】脊柱管狭窄症とヘルニアの違いとは?見分け方や原因を医師が解説 【受診目安】寝起きに腰が痛いときに確認すべき症状 寝起きの激しい腰痛や長期間続く腰痛がある場合は、なんらかの病気が隠れているおそれがあります。 以下のような症状が現れていないか確認しましょう。 日常生活に支障が出るほどの痛み 横になって安静にしていても痛みがあり楽な姿勢がない 激しい痛みがお尻から足先まで広がる 肛門付近にしびれや焼けるような感覚がある 尿が出づらいことがある 足に力が入りづらい これらの症状が現れている場合は、医療機関の受診を検討してください。 寝過ぎて腰が痛いのを軽減・予防する対策 寝過ぎて腰が痛いのを軽減・予防する対策として、以下が挙げられます。 寝過ぎないようにする 起き上がり方に注意する 入浴により体を温める 寝具を見直して寝姿勢を良くする 運動習慣を取り入れる それぞれの対策について詳しく解説します。 寝過ぎないようにする そもそも寝過ぎないようにすることが重要です。長時間睡眠をとってしまう方は、睡眠の質が悪い可能性があります。 以下のような対策を行い睡眠の質を高めましょう。 夜更かしをせず規則正しいリズムで生活する 朝起きたら日光を浴びる 寝る前にスマートフォンやパソコンの光を浴びない 少し速いウォーキングなどほど良い運動習慣を取り入れる 就寝前の飲酒や喫煙などは控える 夜間しっかりと睡眠を取っているにもかかわらず日中に強い眠気を感じる場合は、睡眠に関連する病気の可能性があるため、医療機関に相談しましょう。 起き上がり方に注意する 不適切な起き上がり方をすると腰痛を悪化させるおそれがあります。 以下の方法を参考にして、腰に負担の少ない起き上がり方をしましょう。 仰向けで起き上がる方向と反対の膝を立てる 立てた膝を起き上がる方向に傾ける そのままゆっくりと寝返りをうち横向きになる 腕で体を支えながら起き上がる 座る姿勢になる 不用意に力を入れると腰痛を悪化させるおそれがあります。急な動きはしないでゆっくりと起き上がりましょう。 入浴により体を温める 入浴などにより腰を温めると、血流が改善して腰痛の予防・軽減効果を期待できます。また、リラックス効果もあるため睡眠の質の向上も期待できます。 快眠やリラックスの効果を高めるためには、就寝の1〜2時間前に40℃ほどの湯に浸かるのが良いとされています。浸かる時間は10分ほどを目安にしましょう。 長時間浸かると脱水やのぼせの原因になります。顔や額が汗ばむ程度の時間を目安にしてください。 寝具を見直して寝姿勢を良くする 寝過ぎの腰痛を軽減・予防するには寝具選びも重要です。 寝具選びは以下を参考にしてください。 寝具 選び方 マットレス・敷き布団 ・体が大きく体重が重めの方は硬め、体重が軽い方は柔らかめにする ・硬すぎず柔らかすぎない少し硬めのものを選ぶ 枕 ・頭を乗せた状態で頭の位置が自分の握りこぶし1個分(6〜9cm)になる高さ ・頭を乗せて沈み込む深さが全体の2割ぐらいになる枕の高さ これらの寝具の選び方はあくまでも一例です。首や腰の自然なカーブが保たれる硬さや高さが良いとされています。寝具を専門としている販売店で相談するのも方法の一つです。 運動習慣を取り入れる 適度な運動習慣は、腰回りの筋力や柔軟性を高められ、腰痛の軽減・予防につながります。また、寝付きが良くなり深い睡眠を得られる効果を期待できます。おすすめの運動としては、少し速いウォーキングです。 ウォーキングは以下のことを意識すると効果的です。 運動であることを意識して少し汗ばむ程度に歩く 背筋を伸ばして視線はまっすぐにする 腕は大きく振る かかとから着地して地面をしっかりと蹴る 1日20〜30分程度が目安です。1週間に3日以上行うことを目標にしましょう。 寝過ぎて腰が痛いのを軽減・予防するストレッチ 寝過ぎて腰が痛いのを軽減・予防するストレッチとして、以下が挙げられます。 大臀筋のストレッチ 僧帽筋・背筋のストレッチ 広背筋のストレッチ 腸腰筋のストレッチ 骨盤周りのストレッチ それぞれのストレッチの手順とポイントについて解説します。 【関連記事】 腰痛ストレッチで即効ケア|座ったまま・立ったまま・寝ながらでできる方法を紹介 【タイプ別】慢性腰痛に適したストレッチを現役医師が紹介 大臀筋のストレッチ 大臀筋というお尻にある大きな筋肉を伸ばすストレッチです。 手順は以下の通りです。 椅子に座る 片足をもう片方の足に乗せる(上の足の膝を外側に開くような形) 上になった足の膝を押さえる そこからゆっくりと上半身を前に倒す 上に乗せる足は地面と平行にするのがポイントです。左右20〜30秒ずつ行いましょう。 僧帽筋・背筋のストレッチ 肩や腰回りの筋肉を伸ばすストレッチです。 手順は以下の通りです。 椅子に座り両足を肩幅よりも少し広く開く 両手を伸ばしクロスして下げる そのまま上半身を倒す クロスした手を地面につけるようなイメージです。無理のない範囲で、1回20〜30秒行いましょう。 広背筋のストレッチ 背中の大きな筋肉を伸ばすストレッチです。 手順は以下の通りです。 椅子に座り、両腕をまっすぐ頭の上に伸ばして指を組む そのまま横へ、上半身ごとゆっくり倒す 倒した方向と反対側の脇腹から背中にかけて伸びているのを意識する 左右20〜30秒ずつ行いましょう。 腸腰筋のストレッチ 上半身と下半身をつなぐ筋肉を伸ばすストレッチです。姿勢や歩行に関わる筋肉であり、ここが硬くなると腰痛を引き起こすことがあります。 手順は以下の通りです。 体をまっすぐにして立つ 片足を前に大きく踏み出し、もう片方の足はまっすぐ後ろに伸ばす 前足の膝を軽く曲げながら腰をゆっくり落とす 足の付け根辺りが伸びているのを意識してください。左右20〜30秒ずつ行いましょう。 骨盤周りのストレッチ 腰回りの血流を促すストレッチです。 まっすぐに立ち、両手を後ろに回す 骨盤付近に両手を当てて押す 両肘は背中に寄せてあごを軽く引く 目線は斜め上30°ほどにする 息を吐きながら胸を反らす 膝は伸ばして、つま先に体重が乗っていることを意識します。しっかりと骨盤を押しましょう。5回を目安に行ってください。 まとめ|腰痛が長引く場合は医療機関を受診しよう 寝過ぎで腰が痛い原因は、長時間の同一姿勢や体に合っていない寝具、不適切な寝姿勢などさまざまです。腰の痛み以外にも、お尻から足先にかけた痛みやしびれがある場合は、腰椎椎間板ヘルニアや腰部脊柱管狭窄症の可能性があるため注意が必要です。 とくに日常生活に支障をきたすほどの痛みや長期間続く痛み、「安静にしても楽にならない」などの症状が現れている場合は、医療機関の受診を検討してください。 寝過ぎの腰痛を軽減・予防するには、生活習慣を整えて寝過ぎを防ぐことが基本です。寝具の調整や運動の習慣化などを行うとさらに効果が期待できます。 すでに治療を受けている方で、腰痛がなかなか改善しない場合は、再生医療も選択肢の一つです。腰椎椎間板ヘルニアや腰部脊柱管狭窄症の症状にお悩みの方は、当院「リペアセルクリニック」にお気軽にご相談してください。 寝過ぎて腰が痛いときに関連するよくある質問 入院中に寝過ぎて腰が痛いときの対策は? まずは担当の医師や看護師に相談しましょう。必要であれば、理学療法士からストレッチなどの指導を受けてください。 風邪を引き寝過ぎて腰が痛いときの対策は? 医療機関を受診している場合は、湿布や痛み止めを処方してもらえるか相談してください。無理をしないで体を休めることを優先しましょう。 寝過ぎて腰が痛いときの湿布は効果がある? 湿布は腰痛の軽減効果を期待できます。ただし、湿布は痛みを一時的に和らげる対症療法であり根本的な原因へのアプローチではないため、痛みが続く場合は医療機関への受診をご検討ください。 参考文献 (文献1) 睡眠障害と慢性疼痛の双方向関係ー疫学知見から統合的治療戦略までー|睡眠医療ネクサス
2026.04.30 -
- 脊椎
- 脊椎、その他疾患
「朝起きると腰に鈍い痛みがある」 「最近、起き上がるまでに時間がかかるようになった」 「なにか病気の可能性はある?」 日常生活に支障をきたすほどの朝の腰痛は、椎間板ヘルニアや脊柱管狭窄症などの脊椎(背骨のこと)の病気の可能性があります。腰痛の他に、お尻から足先にかけて痛みやしびれが現れている場合は注意が必要です。 本記事では、朝の腰痛を引き起こす原因や疑われる病気、軽減・予防する対策について詳しく解説します。朝起きたときの腰痛がいつもと違う場合は、なんらかの病気の可能性があります。注意すべき症状も解説しているため参考にしてください。 椎間板ヘルニアや脊柱管狭窄症に対しては、再生医療も治療選択肢の一つです。 椎間板ヘルニアや脊柱管狭窄症でお悩みの方・再生医療に興味がある方は、当院「リペアセルクリニック」の電話相談までお問い合わせください。 朝起きると腰が痛い原因 病気が原因でない場合でも、日常生活の習慣が朝の腰痛を引き起こすことがあります。 例えば以下のようなことです。 寝具が合っていない 寝姿勢に問題がある 日中の動作に問題がある 普段の姿勢が悪い 慢性的なストレスを抱えている それぞれについて詳しく解説します。 寝具が合っていない マットレスや枕などの寝具が体に合っていないと腰への負担が増大します。その結果、腰痛を引き起こすことがあります。 以下のように寝具の特徴を知っておくことが重要です。 寝具 特徴 硬いマットレス ・腰の部分に空間ができてしまい腰に負担がかかる ・寝返りが打ちやすいメリットもある 柔らかいマットレス ・体が沈みすぎて腰や背中に負担がかかる ・寝返りに余分な力が必要になる 高い枕 ・首が不自然に前傾し腰痛や肩こりの原因になる 低い枕 ・首の後ろに空間ができ負担がかかる 寝具は首や腰のカーブが自然に保たれる硬さや高さが適切とされています。 寝姿勢に問題がある 不適切な寝姿勢を長時間続けると、腰周囲の筋肉の緊張につながり腰痛を引き起こすリスクがあります。不適切な寝姿勢の原因として挙げられるのは、うつ伏せや高さの合わない枕などです。 例えば、枕の高さで寝姿勢を整えるには以下を意識します。 寝姿勢 適切な寝姿勢 仰向け 首が自然なカーブを保てるような枕の高さ 横向き 横から見て背骨がまっすぐになる枕の高さ 日中の動作に問題がある 日中に腰へ負担がかかる動作を繰り返している場合は、朝の腰痛につながるリスクが高まります。 例えば、以下のような動作は腰に負担がかかります。 立位や座位姿勢を長時間続けている 中腰や前屈姿勢、腰をひねるなどの動作を繰り返している 「重い物を運ぶ」などの作業を繰り返している 長時間同じ姿勢が続く場合は、30〜60分の間に1回はストレッチや体操を行うことで、腰への負担を軽減できます。 普段の姿勢が悪い 普段の姿勢が悪いと、腰に継続的に負担がかかるため、腰痛につながるリスクがあります。 以下を参考にして日頃から良い姿勢を心がけましょう。 良い姿勢 悪い姿勢 立ち姿勢 ・耳から肩、骨盤、膝、くるぶしが一直線に並んでいる ・あごが前に出過ぎていない ・背筋が自然に伸びている ・視線は前を向いている ・猫背である ・反り腰である 座り姿勢 ・背筋が伸びている ・骨盤を立てて座っている ・膝と股関節が90°である ・肩の力が抜けている ・足裏の前面が床に着いている ・浅い座り ・猫背である ・足を組む ・肘をつく 歩く姿勢 ・背筋を伸ばして視線は前を向いている ・かかとから着地して、つま先で地面を蹴る ・歩幅はやや広め ・猫背である ・視線が下を向いている ・足を引きずっている ・腕を振っていない 慢性的なストレスを抱えている 不安や不快感などによる慢性的なストレスは、腰痛の原因となることが知られています。ストレスを感じると、交感神経(体を緊張させる神経)が優位になり、筋肉の緊張が高まるためです。 この筋肉の緊張が長期的に続くと、腰周囲の筋肉が硬くなってしまい、朝の腰痛を引き起こすことがあります。ほかにも、ストレスが長期的に続くと、痛みを通常よりも感じやすくなるという側面があります。 朝起きると腰が痛いときに疑われる脊椎の病気 朝の腰痛は脊椎由来の病気が原因で起きることが多いです。主な脊椎の病気を把握しておくと早期発見に役立つ可能性があります。 朝の腰痛を起こす代表的な脊椎の病気は以下の通りです。 腰椎椎間板ヘルニア(ようついついかんばんへるにあ) 腰部脊柱管狭窄症(ようぶせきちゅうかんきょうさくしょう) 腰椎圧迫骨折(ようついあっぱくこっせつ) 急性腰痛症(きゅうせいようつしょう) 腰椎変性すべり症 変形性脊椎症(へんけいせいせきついしょう) それぞれの病気について詳しく解説します。 腰椎椎間板ヘルニア 腰椎椎間板ヘルニアとは、腰椎の骨と骨の隙間にある椎間板(ついかんばん)と呼ばれるクッションがなんらかの原因で飛び出した状態になる病気です。 主な症状は以下の通りです。 腰痛 太ももから足先にかけた痛みやしびれ 下肢の筋力低下 排尿障害(尿が出にくくなる) 20〜50歳代の男性に多く見られる病気です。重労働や肥満、加齢、喫煙、遺伝などが発症の原因と考えられています。長時間同じ姿勢を強いる作業や重量物の運搬作業などはリスクを高めます。 腰部脊柱管狭窄症 腰部脊柱管狭窄症とは、背骨の中を通る神経の通り道である脊柱管が狭くなる病気です。主に加齢が原因です。 脊柱管が狭くなり、神経が圧迫されると以下のような症状が現れます。 お尻から足先にかけた痛みやしびれ 肛門周囲のしびれやほてり 足の裏の違和感 ふくらはぎのこむら返り 下肢の脱力感 歩いているうちに、徐々に痛みやしびれが現れ歩けなくなる間欠性跛行(かんけつせいはこう)という症状が特徴的です。50〜80歳代の男性に多く見られる病気です。 腰椎圧迫骨折 腰椎圧迫骨折とは、背骨の一部がなんらかの外部の力によって押しつぶされるように骨折した状態です。年齢に伴い骨がもろくなる骨粗鬆症(こつそしょうしょう)が原因となることが多いです。 発症すると以下のような症状が現れます。 突然の腰痛や背中の痛み 体動時の激しい痛み 寝返りが打てない なかには、圧迫骨折が起きたことに気づかない場合もあります。痛みがない場合は治療の対象にならないこともあります。 急性腰痛症(ぎっくり腰) 急性腰痛症とはいわゆるぎっくり腰のことです。急に体をひねったり、重い物を持ち上げようとしたりする際に起きます。 主な症状は以下の通りです。 激しい腰痛 痛みによる運動制限 多くの場合は数日から2週間程度で痛みが治まります。痛みが治まらない場合は、椎間板ヘルニアや圧迫骨折などが起きている可能性があります。長期間続く痛みやしびれなどの症状が現れている場合は、早めに医療機関を受診しましょう。 腰椎変性すべり症 腰椎変性すべり症とは、腰椎の骨が前方にズレてしまった状態です。主な症状は腰痛やお尻の痛みです。 また、脊柱管が狭くなっている場合は、以下のように腰部脊柱管狭窄症の症状が現れることがあります。 間欠性跛行 お尻から足先にかけた痛みやしびれ 排尿障害 加齢が主な原因で、中年以降の女性に多い病気です。 変形性脊椎症 変形性脊椎症とは、加齢に伴って椎間板が変性してしまい、椎体(ついたい:背骨を構成する円柱の骨)の端に骨棘(こつきょく:骨のとげ)ができている状態です。 骨棘が神経を圧迫すると以下のような症状が現れます。 腰痛 背中の痛み お尻から足先にかけた痛みやしびれ 間欠性跛行 排尿障害 加齢の他の原因として、遺伝や外傷などが挙げられます。長時間の同じ姿勢や重量物の運搬作業、肥満などが原因になることもあります。 朝起きると腰が痛いときに疑われる内臓の病気 腰痛は内臓の病気が引き起こすこともあります。 腰痛を引き起こす内臓の病気として、以下が挙げられます。 病名 特徴 多発性骨髄腫 (たはつせいこつずいしゅ) ・形質細胞(体内の免疫を作る細胞)ががん化する病気 ・異常な細胞が増えると骨や関節の痛み、貧血などさまざまな症状を引き起こす 尿路結石 (にょうろけっせき) ・腎臓から尿管にかけて結石(けっせき:石のこと)が詰まる病気 ・発症すると、腰や背中から側腹部にかけて突然の激しい痛みが現れる 急性腎盂腎炎 (きゅうせいじんうじんえん) ・細菌が膀胱から腎臓へと広がり炎症が起こす病気 ・発症すると腰や脇腹、背中に鈍い痛みが現れる 感染性脊椎炎 (かんせんせいせきついえん) ・血液の流れを介して細菌が背骨や椎間板に広がり炎症を起こす病気 ・発症すると腰や背中に激しい痛みが現れる 大動脈瘤 (だいどうみゃくりゅう) ・人の体で最も太い大動脈にコブができる病気 ・腹部大動脈瘤の場合は腰痛が起きることがある 【受診目安】朝起きると腰が痛いときに確認すべき症状 腰痛の多くは生活習慣の改善などで軽減します。しかし、中には緊急性の高い病気が隠れているおそれがあるため注意が必要です。 以下の症状はなんらかの病気が隠れている可能性があります。 日常生活に支障が出るほどの痛み 横になって安静にしていても痛みがあり楽な姿勢がない 激しい痛みがお尻から足先まで広がる 肛門付近にしびれや焼けるような感覚がある 尿が出づらいことがある 足に力が入りづらい これらの症状が現れている場合は、医療機関の受診を検討しましょう。 朝起きると腰が痛いときの起き上がり方 腰が痛いときは無理に起き上がると悪化するおそれがあります。 以下のように腰に負担の少ない起き方をしましょう。 仰向けで起き上がる方向と反対の膝を立てる 立てた膝を起き上がる方向に傾ける そのままゆっくりと寝返りをうち横向きになる 腕で体を支えながら起き上がる 座る姿勢になる 不用意に力を入れると腰を痛めるリスクがあります。リラックスしてゆっくりと起き上がりましょう。 朝起きると腰が痛いのを軽減・予防する対策 朝の腰痛を軽減・予防する対策として、以下が挙げられます。 寝具を見直す 適度な運動を取り入れる ストレッチを取り入れる 就寝前に腰を温める それぞれの対策について解説します。 寝具を見直す 朝の腰痛を軽減・予防するには、マットレスや敷き布団、枕などの寝具を自分の体に合ったものにする必要があります。 寝具 選び方 マットレス・敷き布団 ・体が大きく体重が重めの方は硬め ・体重が軽い方は柔らかめ 枕 ・頭を乗せた状態で頭の位置が自分の握りこぶし1個分(6〜9cm)になる高さ ・頭を乗せて沈み込む深さが全体の2割ぐらいになる硬さ これらはあくまでも一例です。首や腰の自然なカーブが保たれる適度な硬さや高さが良いとされています。体に合わせた寝具を探す際は、寝具を専門としている販売店で相談してみることをおすすめします。 適度な運動を取り入れる 適度な運動により腰回りの筋肉を鍛えると、腰椎を支える力が強まり朝の腰痛の軽減・予防につながります。 腰痛予防に有効な運動の一例は以下の通りです。 手順 腹筋体操 1.仰向けに寝る 2.あごを引いたまま上半身をゆっくりと起こす 3.45°の位置で約5秒間止める 背筋体操 1.うつ伏せに寝ておへそより下に枕を挟む 2.あごを引いて上半身をゆっくりと起こす 3.約10cm上げたところで約5秒間止める どちらも無理に上半身を起こす必要はありません。できる範囲内で行いましょう。また、強い腰痛がある方は実施せず、医療機関に相談してください。 ストレッチを取り入れる 腰回りの筋肉の柔軟性を高めると、朝の腰痛の軽減・予防につながります。 腰痛対策のストレッチには、例えば以下のような方法があります。 手順 腰と背中のストレッチ 1.仰向けに寝て、片足の膝裏を両手で支える 2.そのまま片膝をゆっくりと引きつける 3.約10秒間そのままの姿勢を維持する 太ももの裏側のストレッチ 1.仰向けに寝て、片足の股関節を90°曲げる 2.曲げた片足の膝裏を両手で支える 3.曲げた片足の膝の曲げ伸ばしを一度行う 4.その後ゆっくりと膝を可能な限り伸ばす 5.最も伸びた位置で約10秒間止める それぞれのストレッチを両方の脚で行いましょう。 【関連記事】 腰痛ストレッチで即効ケア|座ったまま・立ったまま・寝ながらでできる方法を紹介 【タイプ別】慢性腰痛に適したストレッチを現役医師が紹介 就寝前に腰を温める 入浴や温熱療法は腰周囲の血流を促し、朝の腰痛の軽減・予防効果を期待できます。とくに入浴は手軽に取り入れることができます。 効果的な入浴方法の一例は以下の通りです。 就寝の1〜2時間前に入浴する 湯の温度は40℃ほどにする 湯の量は肩まで浸かるくらいにする 湯に浸かる時間は10分ほどにする ぎっくり腰のような急激な腰痛を起こしたあとに入浴をすると、悪化するおそれがあるため控えてください。 まとめ|日常生活に支障をきたす腰痛は早めに受診しよう 朝起きたときの腰痛が日常生活に支障をきたす場合は、なんらかの病気が隠れていることがあります。腰だけでなくお尻から足先にかけて痛みやしびれが現れている場合は、椎間板ヘルニアや脊柱管狭窄症の可能性があります。 とくに「横になって安静にしても楽にならない」「激しい痛みがお尻から足先まで広がる」などの症状が現れている方は、早めに医療機関の受診を検討してください。 朝の腰痛を軽減・予防するには生活習慣の改善も重要です。病気が原因ではない方は、寝具の見直しや適度な運動、ストレッチを取り入れましょう。 当院「リペアセルクリニック」では、椎間板ヘルニアや脊柱管狭窄症などに対して再生医療を行っています。気になる症状がある方は、まずは相談だけでもお気軽にご連絡してください。 朝起きると腰が痛いときに関するよくある質問 反り腰は腰痛の原因になる? 反り腰や猫背などの姿勢の崩れは、腰への負担を増強させて腰痛の原因になります。日頃から適切な姿勢を意識するのが重要です。例えば、立ち姿勢の場合は、耳から肩、骨盤、膝、くるぶしが一直線に並ぶように意識しましょう。 腰痛予防に良いマットレスは? 硬すぎず柔らかすぎずの硬さのマットレスが良いとされています。ただし、体型や体重、普段の寝姿勢などによって、その人に合った寝具は異なります。寝具を専門としている販売店で相談してみても良いでしょう。 腎臓の病気が原因になる? 腎盂腎炎や尿路結石など、腎臓に関係する病気が腰痛を引き起こすことがあります。腰背部から側腹部にかけて突然の激しい痛み、腰や脇腹、背中の鈍い痛みなどが現れた場合は、腎臓に関係する病気が原因の可能性があります。
2026.04.30 -
- 脊椎
- 頚椎椎間板ヘルニア
- 腰椎椎間板ヘルニア
- 胸椎椎間板ヘルニア
椎間板ヘルニアによる腰や首、足の痛み、しびれがなかなかひかないと「整体で少しでも楽になるなら通ってみたい」「でも整体で悪化したという話も聞くから不安」と感じる方もいるはずです。 整体院での施術には、姿勢や筋肉のバランスを整え、症状の緩和をサポートする働きがあります。一方で、ヘルニアの状態や施術内容によっては、症状が悪化するケースもあります。 本記事では、整体がヘルニアに働きかける仕組みから、整骨院との違い、悪化を防ぐ注意点、整体院の選び方までを医師の視点でわかりやすく解説します。 整体院を利用する前に、まずは本記事で注意点などを確認してみてください。 当院「リペアセルクリニック」の公式LINEでは、再生医療に関する情報提供と簡易オンライン診断を実施しております。椎間板ヘルニアなどの痛みでお悩みの方は、ぜひ一度公式LINEにご登録ください。 整体によってヘルニアの症状緩和は期待できる 椎間板ヘルニアによる痛みやしびれに対して、整体は症状の緩和をサポートする役割を持っています。しかし、整体院と似た存在として整骨院(接骨院)があり、施術範囲や施術内容、保険の扱いが異なるため、違いを理解しておくことが大切です。 ここでは、以下2つの内容を解説します。 整体がヘルニアの痛みやしびれに働きかけるメカニズム 整体院と整骨院の違い それぞれ詳しく見ていきましょう。 整体がヘルニアの痛みやしびれに働きかけるメカニズム 椎間板ヘルニアは、椎間板の内部にある髄核(ずいかく)という組織が飛び出し、神経を圧迫することで痛みやしびれが生じる病気です。(文献1) 整体では、骨盤や背骨の並びを整えながらまわりの筋肉の緊張を和らげ、神経への負担を軽くし、症状の緩和を目指します。 整体の主なアプローチは、次のとおりです。 骨盤のゆがみを整え、背骨の土台を安定させる 背骨のバランスを整え、神経の通り道の負担を和らげる 筋肉のこわばりをほぐし、血流を促す 姿勢や体の使い方を指導し、再発予防につなげる なお、自宅でできるセルフケアやストレッチの指導を受けられる点も、日常生活の負担軽減に役立ちます。 整体院と整骨院の違い 整体院と整骨院(接骨院)は似ているようで、資格や施術内容、保険の扱いが異なります。主な違いは、以下の表のとおりです。 項目 整体院 整骨院(接骨院) 資格 国家資格は不要(民間資格が中心) 柔道整復師の国家資格が必要 主な施術 ・骨盤・背骨の調整 ・筋肉のこりへのアプローチ ・姿勢指導 ・骨折 ・脱臼 ・打撲・捻挫 ・挫傷の整復や固定 ・電気施術など 保険適用 基本的に自費 外傷が明らかなケガに限り、一定条件で保険が使える場合あり 向いている症状 ・慢性的な疲労 ・姿勢のゆがみ ・体のバランス調整 外傷による急なケガや打撲、捻挫など なお、整骨院でも、慢性的な腰痛や肩こりなど内因性の不調は保険の対象外です。 また、ヘルニアによる痛みやしびれがある場合は、整体院や整骨院の利用を検討する前に、まず整形外科などの医療機関への受診が大切です。自身の症状や原因を正しく把握した上で、医師の診断を踏まえながら、整体院や整骨院を利用するかどうかを慎重に判断しましょう。 ヘルニアの悪化リスクを防ぐために知っておきたい注意点 整体は症状の緩和を助ける一方、受け方によってはヘルニアの悪化を招くこともあります。安全に整体を活用するために、以下3つのポイントをおさえておきましょう。 医療機関で正確な診断をしておく 急激な矯正や過度な力を伴う施術は避ける 整体の目的は症状緩和と理解しておく それぞれ詳しく解説します。 1.医療機関で正確な診断をしておく 整体院や整骨院を利用する前に、まずは整形外科などの医療機関を受診し、画像検査などを通じて正確な診断を受けることが大切です。 椎間板ヘルニアは、飛び出しの位置や神経圧迫の程度によって、整体院の施術が合わないケースもあります。無理な施術を受けると症状が悪化するおそれもあるため、注意が必要です。 また、ヘルニアと似た痛みやしびれを起こす病気はほかにもあり、原因がはっきりしないまま施術を受けると、本来必要な治療が遅れる場合もあります。 まず医療機関で原因を明らかにした上で、整体院を利用するかどうかを検討しましょう。 2.急激な矯正や過度な力を伴う施術は避ける ヘルニアに対して急激な矯正や強い力をかける施術を受けると、神経への圧迫が強まり、炎症が広がることがあります。いわゆる「ボキボキ整体」のようにスピードや強さを重視した手技は、ヘルニアの状態によってはリスクが高いとされています。 悪化の主な要因は、次のとおりです。 神経根への圧力がさらに増すこと 炎症範囲が広がること 血流の障害により回復が遅れること 整体院での施術によるヘルニア悪化を防ぐには、事前に医療機関で診断を受けた上で、低刺激で説明が丁寧な施術者を選びましょう。 痛みを我慢しながらの施術や、事前説明のない施設は避けてください。 3.整体の目的は症状緩和と理解しておく 整体院や整骨院の目的は、ヘルニアそのものを治すことではなく、痛みやしびれといった症状を和らげることです。施術によって痛みの軽減や再発の予防は期待できますが、飛び出した髄核や椎間板の亀裂そのものを元に戻すことはできません。 整体を利用する場合は、医療機関での診断や治療と組み合わせながら「症状の緩和を目的としたケアである」と理解しておくことが大切です。 その上で、一定期間通っても症状が改善しない、または悪化する場合は、ほかの治療法も視野に入れましょう。 整体では処置できないヘルニア症状の特徴 強い痛みやしびれ、排尿・排便の障害などを伴う場合は、整体院ではなく医療機関での対応が必要です。こうした症状は神経が強く圧迫されている可能性があり、整体の施術でさらに悪化することがあります。 整体では処置できない症状については、以下の表を参考にしてください。 症状 整体施術の可否 対処法 激しい痛みやしびれ 不可 医療機関を受診 排尿・排便の障害 不可 医療機関を受診 発熱や強い炎症を伴う 不可 医療機関を受診 軽度の痛みやしびれ 条件付きで可能 医師の診断の上、整体院で施術を受ける いずれの症状でも自己判断は避け、まず医療機関に相談しましょう。 失敗しないヘルニア対応の整体院の選び方3選 ヘルニアに対応した整体院を選ぶ際は、施術内容だけでなく、実績や料金、口コミなど複数の観点での判断が大切です。 なお、チェックしたいポイントは次の3つです。 ヘルニアに対する施術実績や専門性を確認する 初診料や施術料金を事前に確認する 口コミをしっかりと確認する それぞれ詳しく解説します。 1.ヘルニアに対する施術実績や専門性を確認する 整体院を選ぶ際は、椎間板ヘルニアに対する施術実績が豊富かどうかを確認しましょう。ホームページに具体的な症例や施術内容の記載があるかをチェックし、情報が少ない場合は問い合わせるのも有効です。 骨盤の調整やトリガーポイント療法など、施術方法はさまざまです。自身の症状に合った施術を実施している院を選ぶと、身体への負担を抑えながら継続しやすくなります。 2.初診料や施術料金を事前に確認する 整体院によって料金体系は大きく異なります。初診料・施術料・検査料などを事前に確認し、無理なく通える院を選びましょう。 項目 内容 初診料 初回の診察・カウンセリングにかかる費用 施術料 1回あたりの施術にかかる費用 検査料 必要に応じた検査にかかる費用 回数券 複数回分をまとめて購入し、1回あたりの費用を抑えられる場合がある 継続して通うことを前提に、予算に合った料金かどうかを確認しておきましょう。 3.口コミをしっかりと確認する 実際に施術を受けた方の口コミは、院の雰囲気や施術者の対応を知る上で貴重な情報源です。Googleマップや口コミサイト、整体院の比較サイトなど、複数の媒体で情報を集めておきましょう。 ただし、評価の内容には偏りが出ることもあるため、複数の声を比較しながら、通いやすさや相性も含めて総合的な判断が大切です。 改善しないヘルニアの痛みに再生医療という選択肢 改善しないヘルニアの痛みやしびれの原因として、腰椎椎間板(ようついついかんばん)ヘルニア・脊柱管狭窄症(せきちゅうかんきょうさくしょう)・坐骨神経痛(ざこつしんけいつう)などが考えられる場合、症状が重症化すると最終手段として手術を検討されることもあります。 「手術は避けたい」とお考えの方は、再生医療を選択肢の一つとして検討してみてください。 再生医療とは、人間が本来持っている自己修復力を活かす治療法です。患者様ご自身の細胞や血液成分を用いるため、拒絶反応のリスクが少ないのが特徴です。 再生医療について詳しく知りたい方は、以下の症例記事をご覧ください。 まとめ|ヘルニアの症状緩和に整体を上手に活用しよう 整体は、椎間板ヘルニアによる痛みやしびれの緩和をサポートする選択肢のひとつです。姿勢や筋肉のバランスを整えることで、日常生活の負担を軽減し、再発予防にもつながる場合があります。 ただし、整体院は飛び出したヘルニア自体を元に戻すものではありません。強い痛みやしびれ、排尿・排便の障害がある場合は速やかに医療機関を受診してください。 また、急激な矯正や強い力をかける施術は悪化のおそれがあります。まず整形外科で正確な診断を受けた上で、低刺激で説明が丁寧な整体院を選びましょう。 なお、当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。ヘルニアの痛みでお悩みの方は、ぜひ一度ご登録ください。 ヘルニアと整体に関するよくある質問 ヘルニアは整体で治る? 整体の主な目的は、症状の緩和や再発の予防です。椎間板ヘルニアそのものを取り除いたり、飛び出した髄核を元に戻したりする働きはありません。 痛みやしびれが強い場合や長期化している場合は、自己判断で整体院だけに頼らず、整形外科などの医療機関で診断を受けましょう。 以下の記事では、再生医療によるヘルニアの治療法について解説しています。ぜひ参考にしてみてください。 整体院でのヘルニア施術は保険適用される? 整体院の施術は基本的に自費となり、健康保険の対象にはなりません。 一方、柔道整復師(国家資格)を持つ人が施術を行う整骨院(接骨院)では、外傷が原因であることが明らかな骨折や脱臼、打撲、捻挫、挫傷に対して、一定の条件のもと保険が使える場合があります。 なお、慢性的な腰痛や肩こりのような内因性の症状に対する施術は、整骨院でも保険の対象外です。 ヘルニアでもボキボキ整体は有効? 関節に対して急激な矯正を行うボキボキ整体は、ヘルニアの方にとってリスクが高い施術のひとつです。ボキボキ整体を行うと、椎間板がさらに突出し、神経根への圧迫が強まることで、施術後にしびれや痛みが強くなるケースもあります。 ヘルニアが疑われる場合は、まず医療機関で診断を受けましょう。整体を受ける際もハイスピード・強圧の矯正ではなく、低刺激で丁寧な施術を選ぶことをおすすめします。 痛みを我慢しての施術や、十分な説明のないまま受ける施術は避けてください。 参考文献 (文献1) 腰椎椎間板ヘルニア|日本整形外科学会
2026.04.30