専門医が語る、選ばれる再生医療
の安全性と秘密
【再生医療】治療の新たな選択肢に!
低リスクで元の元気な体に戻る治療法をプロがお話します!
なぜ!?当院が選ばれるのか??
そこには幹細胞の強さに秘密があった!!
独自の培養技術について詳しく解説を行います。
症例紹介
-
- 脳卒中の症例
- 脳神経・脊髄の症例
- 幹細胞治療の症例
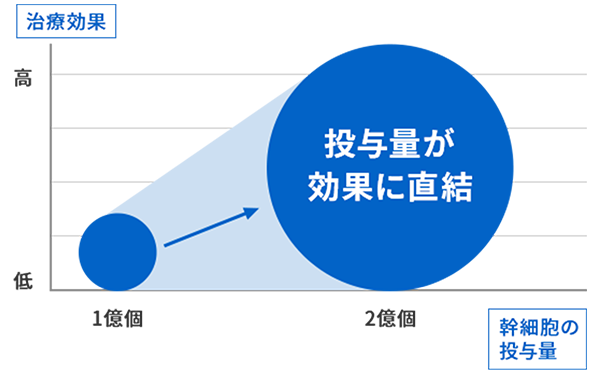
小走りができるようになったり、滑らかな字を書けるようになった! 1年半前の脳梗塞で、15分歩くと足が重くなってしまう患者様が、“リペア幹細胞”の投与によって、歩行速度が向上し、上肢のしびれや痛みも半減されました。患者様からは「小走りができるようになったり、滑らかな字を書けるようになりました」とのお声をいただきました。 いったいどのような治療で、このような変化が実現したのでしょうか。 治療前の状態 50代の患者様は、1年半前の多発性脳梗塞による後遺症にお悩みでした。 15分歩くと足が重くなり歩行継続が困難 右上肢のだるさとしびれ感 右上肢の感覚が鈍い状態 脳梗塞の再発への不安 多発性脳梗塞とは、医学用語で複数の場所に小さな脳梗塞が起こった状態を指します。患者様は後遺症の改善と同時に、再発予防も強く希望していらっしゃいました。 脳梗塞の後遺症に対する従来の治療は、リハビリテーションや薬物療法が中心となりますが、損傷した神経組織の根本的な修復は困難です。再発予防についても限界があります。 “リペア幹細胞”とリペアセルクリニックの特徴 詳細については、こちらで当院独自の再生医療の特徴を紹介しています。 当院では厚生労働省への届出・受理を経て、2億個の幹細胞一括投与を提供しています。リペアセルクリニック独自の豊富な治療経験から、この投与量の最適化により、治療効果がさらに向上することがわかっています。 これまで主流だった骨髄幹細胞の代わりに、 脂肪幹細胞を使う治療が世界的に広まっています。 脂肪幹細胞は採取が簡単で、患者への負担も少ないだけでなく、 優れた治療効果を発揮することから、新しい再生医療として期待されています。 参考文献: Zuk PA. Mol Biol Cell. 2010 Yousefifard et al., 2020 El-Badawy et al., 2016 脳卒中は再発リスクが高く、軽度の症状でも安心できません。 治療後やリハビリ中の再発リスクに加え、生活習慣病による体質的な問題もあるため、 再発抑制が極めて重要です。 リペアセルクリニックは「脳卒中」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 MRI所見 MRIにて多発性の脳梗塞を認めます。 <治療内容>“リペア幹細胞”2億個を計3回点滴投与 この患者様には、“リペア幹細胞”2億個を計3回点滴投与しました。 治療後の変化 足が軽くなり歩行速度が向上 上肢のしびれや痛みが半減 日常生活での活動性が向上 手の細かな動きができるようになった こちらは診察時の様子です。治療後の変化についてお話しいただきました。 患者様からは「足が軽くなって歩くのが楽になった」とのお声をいただきました。さらに、手の細かな動きができるようになり「ネックレスの装着がスムーズにできるようになったり、字が滑らかに書けるようになった」とのことで、実際に患者様に文字を書いていただきました。 こちらは、患者様に書いていただいた文字です。治療前は文字を書こうとすると、ペンを持つ手が勝手に横へ動いてしまい書けなかったそうです。現在は、手に力が入り滑らかに文字を書けるようになりました。 後遺症の改善だけでなく、将来への不安も軽減できる治療選択肢があります。従来の治療では十分な効果が得られなかった患者様にも、新たな希望を提供できる可能性があります。脳梗塞の後遺症でお悩みの方、再発の不安を抱えている方は、ぜひ当院までご相談ください。 https://www.youtube.com/watch?v=UjqXap0_BcI <治療費> 幹細胞点滴 投与回数(1回) 242万円(税込) <起こりうる副作用> 脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 脳卒中の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:坂本貞範
2025.12.13 -
- 脳神経・脊髄の症例
- 頚椎・腰椎ヘルニア・狭窄症・脊髄損傷・脊髄梗塞などの症例
- 幹細胞治療の症例
手術でも改善しなかった四肢のこわばりが解消! 数年前のスキー転倒で頚髄を損傷し、手術を受けても四肢のこわばりと動かしにくさが改善しなかった60代の患者様。“リペア幹細胞”の投与によって症状の改善を実現しました。手術では回復しなかった四肢のこわばりが改善し、動きやすくなったのです。 諦めかけていた症状が改善したのは、いったいどのような治療だったのでしょうか。 治療前の状態 数年前にスキー中の転倒で頚髄損傷 四肢のこわばりと動かしにくさが継続 手術を受けるも症状の改善は思わしくない 年齢を重ねるにつれて後遺症が悪化傾向 この患者様は、四肢のこわばりと動かしにくさを訴えて受診されました。数年前にスキー中に転倒して症状が出現し、手術を受けましたが症状の改善は思わしくありませんでした。 現在の保険診療内では、神経機能回復を狙って手術を行った後に、回復が止まってしまった・回復しなかった神経機能の回復を促す根本的な治療法はありません。また、手術部位の神経の圧迫は解除され続けているにもかかわらず、年齢を重ねるにつれて後遺症が悪化してくることを止める根本的な治療法もありません。こういった場合の唯一の方法は、幹細胞治療となります。 “リペア幹細胞”とリペアセルクリニックの特徴 詳細については、こちらで当院独自の再生医療の特徴を紹介しています。 当院では、損傷した神経細胞へ、より多くの幹細胞を届け、修復を促したいとの思いから、幹細胞を脊髄くも膜下腔内へ直接投与する「脊髄腔内ダイレクト注射」を行なっています。投与された幹細胞は、循環している髄液に乗って、損傷した神経にたどり着くのです。 また、当院では厚生労働省への届出・受理を経て、2億個の幹細胞一括投与を提供しています。リペアセルクリニック独自の豊富な治療経験から、この投与量の最適化により治療効果がさらに向上することが示唆されています。 リペアセルクリニックは「脊髄損傷」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 MRI所見 MRIにて頚髄損傷を認めます。 <治療内容>脊髄くも膜下腔に直接“リペア幹細胞”2500万個を計5回投与 この患者様には、脊髄くも膜下腔に“リペア幹細胞”2500万個を計5回投与いたしました。 治療後の変化 四肢のこわばりが改善し、動かしにくさが解消 手術では改善しなかった症状が改善 5回目の投与後には、四肢のこわばりが改善しました。手術してもほとんど改善を認めなかった症状を改善させることができたのです。 脊髄腔内ダイレクト注射により、損傷した脊髄に冷凍保存しない生き生きとした“リペア幹細胞”を直接届けることができ、神経細胞の修復・再生を促したことで、このような改善が実現したのです。 脊椎の手術を受けた後も後遺症に悩まれている方、年齢とともに症状が悪化している方に、当院の再生医療は新たな可能性を提供します。あなたも新しい一歩を踏み出してみませんか。 <治療費> 幹細胞 硬膜内注射と点滴1億個( 1回 ) 462万円( 税込 ) <起こりうる副作用> 脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 脊髄損傷の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:岩井俊賢
2025.12.10 -
- ひざ関節の症例
- 半月板の症例
- 幹細胞治療の症例
- PRP治療の症例
痛み10段階中6が1に!テニスのプレー中も痛みなし! 左膝の痛みのため、趣味のテニスを1年間諦めかけていた60代の患者様。“リペア幹細胞”の投与によって痛みがほぼ消失し、週3〜4回のテニスを痛みなく楽しめるようになりました。毎月水を抜いてヒアルロン酸注射を受けても改善せず、関節鏡手術も視野に入れていたにもかかわらず、わずか半年で「プレー中は痛みなく楽しめています」とのお声をいただきました。 いったいどのような治療で、このような素晴らしい回復を実現できたのでしょうか。 治療前の状態 テニス後に左膝が腫れて痛みが出る 毎月の穿刺とヒアルロン酸注射も効果なし 歩き始めや階段昇降でも痛みを感じる 痛みの程度は10段階中6で悪化傾向 この患者様は、趣味でテニスをされていましたが、1年前からテニスをした後に左膝が腫れて痛みが出るようになりました。整形外科で左膝半月板損傷と診断され、1か月に1回、穿刺して水を抜いてはヒアルロン酸注射を受けていましたが、効果はあまり感じられませんでした。現在は、テニス以外でも歩き始めや階段昇降で痛みを感じるようになり、悪化してきていると心配されて、当院を受診されました。 半月板損傷の手術では、半月板の損傷が激しくて縫合できない場合や、血行のない半月板辺縁の断裂の場合には、半月板の損傷した部分が切除されてしまいます。半月板を切除すると膝のクッションがなくなるため、軟骨のすり減りが加速してしまいます。実際、半月板切除後10年後を調査すると、一般の方で3割が、スポーツ選手では7割が変形性関節症に進行してしまうのです。テニスをされているようなアクティブな方は、変形性関節症に進行する可能性が高いと考えられます。 “リペア幹細胞”とリペアセルクリニックの特徴 詳細については、こちらで当院独自の再生医療の特徴を紹介しています。 リペアセルクリニックは「半月板損傷」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 MRI所見 MRIにて内側半月板の損傷を認めます。 <治療内容>左膝に“リペア幹細胞”5000万個を1回投与+PRP 左膝に“リペア幹細胞”5000万個を1回投与いたしました。 治療後の変化 痛みが10段階中6から1へ劇的に改善 投与後わずか半年で効果を実感 週3〜4回テニスを痛みなく楽しめるように 「プレー中は痛みなく楽しめています」 投与から半年後には、投与前10段階中6だった左膝の痛みが、1まで劇的に軽減しました。従来の手術は症状緩和を目的とした対症療法ですが、幹細胞治療は半月板組織の再生による根本的な治療です。患者様からは「週3〜4回テニスをしていますが、プレー中は痛みなく楽しめています」とのお声をいただきました。なお、冷凍せず培養された生き生きした幹細胞でなければ、このような良い成績はみられないでしょう。 この治療法の画期的な点は、従来必要とされていた長期入院や過酷なリハビリテーション、そして行動制限のための固定期間が一切不要であることです。半月板損傷と診断された方で、痛みを取りつつ半月板を修復して将来の軟骨のすり減りを予防したい方に、当院の再生医療は新たな可能性を提供します。手術による半月板切除を避け、アクティブな生活を続けることができます。半月板損傷でお悩みの方はぜひ、当院へカウンセリングへお越しください。 国内で珍しい、最新の『分化誘導技術』を用い、当院は『次世代の再生医療』による治療を提供します。 <治療費> 関節1部位 幹細胞数 ( 2500万個~1億個) 投与回数( 1回 )132万円( 税込 )/2500万個 分化誘導( 1回 )55万円( 税込 ) PRP治療 16.5万円(税込) <起こりうる副作用> 脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 半月板損傷の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:黄金勲矢
2025.12.09 -
- 脳神経・脊髄の症例
- 幹細胞治療の症例
ふらつきが消失し、歩行姿勢も改善した! 5年前に脳出血を発症し、右半身麻痺とふらつき、パーキンソン病による姿勢の調整しづらさや細かい手の動きづらさに悩まされてきた60代の患者様。現状から少しでも回復したいと再生医療を選択されました。幹細胞治療により、右手に力が入るようになり、ふらつきが消失して、リハビリの先生に「歩行時の姿勢が良くなった」と褒められるまでに改善されました。 いったいどのような治療で、脳出血の後遺症とパーキンソン病の症状を改善できたのでしょうか。 治療前の状態 5年前に脳出血を発症し、その後遺症が継続 右半身麻痺とふらつきが残る パーキンソン病による姿勢の調整しづらさ 細かい手の動きづらさ 5年間にわたりこれらの後遺症に悩まされ、現状から少しでも回復させたい、再発の不安も軽減したいと、治療法を探して再生医療にたどり着かれました。 脳出血後の治療は主にリハビリテーションが中心となりますが、損傷した神経細胞そのものを回復させることは困難です。また、脆弱化した血管を修復することもできないため、再発リスクは高いままとなります。 リペアセルクリニックの特徴 詳細については、こちらで当院独自の再生医療の特徴を紹介しています。 当院では厚生労働省への届出・受理を経て、2億個の幹細胞一括投与を提供しています。リペアセルクリニック独自の豊富な治療経験から、この投与量の最適化により、治療効果がさらに向上することがわかっています。 脳卒中は再発リスクが高く、軽度の症状でも安心できません。 治療後やリハビリ中の再発リスクに加え、生活習慣病による体質的な問題もあるため、 再発抑制が極めて重要です。 リペアセルクリニックは「脳卒中」に特化した再生医療専門クリニックです。手術・入院をしない新たな治療【再生医療】を提供しております。 <治療内容>2億個細胞を計3回投与 この患者様には、2億個細胞を計3回点滴投与しました。 治療後の変化 右手に力が入るようになった ふらつきが消失した リハビリの先生に「歩行時の姿勢が良くなった」と褒められた こちらは、初回投与から2ヶ月後の歩行の様子です。治療前より歩行速度がアップしています。 3回目投与終了後には患者様から「右手に力が入るようになった。ふらつきが無くなってリハビリの先生に歩行時の姿勢が良くなったと褒められた」とのお声をいただきました。 こちらは右手の筋力を測定しているところです。 発症後5年経過していましたが、患者様には幹細胞治療の確かな効果を実感していただけました。幹細胞のホーミング効果により損傷した神経細胞が修復され、右半身麻痺やふらつきが改善されただけでなく、脆弱化した血管の修復により脳出血の再発リスクも軽減されたと考えられます。 脳出血や脳梗塞の後遺症を少しでも改善したい方、パーキンソン病の症状を軽減したい方にとって、幹細胞治療は新たな選択肢となります。幹細胞治療は発症後早く行うほど効果が大きいため、後遺症にお悩みの方はぜひ早めにご相談ください。 患者様に投与後の症状の変化を記録していただきました。 <治療費> 幹細胞点滴 投与回数(1回) 242万円(税込) <起こりうる副作用> 脂肪採取部の内出血や創部感染、傷跡などが起こることがあります。 症状によりMRIやCTなどの検査を受けて頂く事があります。 ※こちらでご紹介している症例は一部の患者様です。掲載以外の症例も多数ございます。ご自身の症状については、お気軽にご相談ください。 脳卒中の再生医療についてはこちらで詳しく説明しています。↓ 再生医療医師監修:坂本貞範
2025.12.07
自分の細胞を活用し、
蘇らせる「再生医療」とは?
薬での治療は限界ではないだろうか。本当に手術は必要だろうか。
そんな思いで悩んだり、あきらめたりしていませんか?
ケガをしても傷跡が少しずつ薄くなる・・
当たり前のようですが、あなた自身の細胞には、弱ったところ、傷ついたところを修復するチカラがあります。
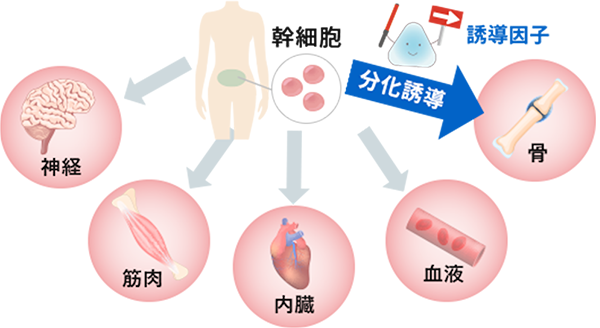
その細胞のチカラを最大限に引き出して治療を行うことを「再生医療」と呼び、おすすめしています。
リペアセルクリニックの特長
当クリニックは、疾患・免疫・美容という分野すべてを、自己細胞を用いた最先端の医療で行うことができる国内でも珍しい部類の医療機関です。
CPC(細胞培養加工施設)の高い技術により、冷凍しない方法で幹細胞を投与できるので高い生存率を実現。
ご自身の細胞や血液を利用するため、アレルギーや拒絶反応といった副作用の心配が少ないおすすめの治療方法です。
- 2億個の細胞を
投与可能※但し適応による - 高い
安全性 - 入院不要
日帰り - 身体への
負担が少ない - 高い技術力を
もったCPC

LICENSE厚生労働省届出済医療機関
第二種・第三種再生医療等提供計画 届出済
リペアセルクリニックは、第二種・第三種再生医療提供計画を厚生労働省に届出し、受理されました。
-

自己脂肪由来幹細胞を用いた脳血管障害の治療
-

自己脂肪由来幹細胞を用いた糖尿病の治療
-

自己脂肪由来幹細胞を用いた肝障害の治療
-

自己脂肪由来幹細胞を用いた変形性関節症治療
-

自己脂肪由来幹細胞を用いた顔面萎縮症、皮膚再生治療
-

自己脂肪由来幹細胞を用いた脊髄損傷の治療
-

自己脂肪由来幹細胞を用いた慢性疼痛の治療
-

多血小板血漿(PRP)を用いた変形性関節症の治療
-

多血小板血漿(PRP)を用いた筋腱炎、靭帯炎の治療
-

多血小板血漿(PRP)を用いた皮膚再生療法
-

悪性腫瘍の予防に対する活性化NK細胞を用いた細胞治療
-

自己脂肪由来幹細胞と自己前骨芽細胞分化誘導上清液を用いた変形性関節症の治療
























当クリニックでは、国内では数少ない自己の幹細胞を用いた「変形性関節症」「脳卒中」「糖尿病」「肝障害」「肌の再生」などの最先端の再生医療および、PRP(多血小板血漿)の関節内投与を再生医療安全確保法のもと、自由診療にて提供しています。再生医療とは、厚生労働省によって受理されることで行うことのできる治療となります。
坂本理事長のブログ
藤間院長のブログ
スタッフブログ
トピックス
-
- 内科疾患
- 内科疾患、その他
「いつも寒くなると血圧が上がる」 「なぜ寒いと血圧が上がるのだろう?」 「一度病院にかかる方が良いのだろうか?」 このような疑問や不安を抱えながら、寒い時期を過ごされている方も少なくありません。 寒くなると、もともと高血圧ではない方も血圧が上がりやすくなります。 しかし、寒い時期の血圧上昇を放置すると、思わぬ病気を引き起こすリスクがあります。主な例として挙げられるのは、心筋梗塞や脳梗塞などの血管系の疾患、そしてヒートショックです。 本記事では、寒くなると血圧が上がるメカニズムや医療機関受診が必要なサインなどについて解説します。ヒートショックの予防法もお伝えしますので、ぜひ最後までご覧ください。 当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 寒い時期の血圧上昇について気になる方は、ぜひ一度公式LINEにご登録ください。 寒いと血圧が上がる理由 寒いと血圧が上がる主な理由は、血管の収縮と自律神経の変化です。自律神経の変化とは、交感神経の活発化を指します。 寒さによる血管収縮と血圧上昇のメカニズム 寒いときには、体内からの熱放散を抑えるために、血管が収縮します。そのため皮膚への血流量が低下し、結果として体表面の温度も低下します。体表面と気温との差を小さくして、熱の放散を抑制するしくみです。(文献1) 末梢血管が収縮すると、血液がスムーズに流れにくくなります。血液をスムーズに流すため、動脈内の血液が血管壁を強く押します。これが血圧上昇のメカニズムです。(文献2) 寒さによる自律神経の変化と血圧への影響 寒い時期は交感神経が活発になり、以下のような現象が生じます。 血管の収縮 腎臓からのナトリウム排泄抑制に伴う体内の水分量増加 血液量増加 心拍数の増加 交感神経の活発化によるこれらの現象が、血圧を上昇させる因子です。 寒いと血圧はどのくらい上がるのか この章では、気温と血圧変動の関係と血圧が上がりやすい時間帯について解説します。 気温と血圧変動の関係 外国の論文においても、温かいところから寒いところに移動すると、収縮期血圧と拡張期血圧の両方が著しく上昇したとの報告があります。(文献3) イギリスでの研究では、リビングルームの温度が1℃低下すると、収縮期血圧が1.3mmHg、拡張期血圧が0.6mmHg上昇するとの結果が示されました。日本人高齢者15人を対象とした研究では、平均外気温が1℃低下すると、収縮期血圧が0.43mmHg、拡張期血圧が0.29mmHg上昇しました。(文献3) 血圧が上がりやすい時間帯と日常生活シーン 血圧が上がりやすい時間帯は早朝で、血圧上昇の要因は以下の通りです。 夜間高血圧:夜間に上昇した血圧が朝も維持されるもの モーニングサージ:早朝、起床前後に生じる一過性の血圧上昇 モーニングサージは、心筋梗塞や脳血管疾患との関連性が深いとされる現象です。 日常生活においては、あたたかいところから寒いところへ急に移動すると、血圧上昇のリスクがあります。 部屋があたたまっていないときにトイレに行く、薄着で外出する(ゴミ出しや散歩、雪かきなど)などの行動は避けましょう。 寒さで血圧が上がったときの受診サイン 寒さで血圧が上がった場合、医療機関受診が必要なケースがあります。主な受診サインは以下のとおりです。 高血圧とされる数値が続く場合 高血圧以外に自覚症状がある場合 高血圧とされる数値が続く場合 高血圧とは、繰り返し測っても血圧が正常より高い状況を指します。 日本高血圧学会による高血圧治療ガイドライン2019で示している、異なる測定法における高血圧基準値は以下のとおりです。(文献4) 測定法 収縮期血圧 拡張期血圧 診察室血圧 140mmHg以上 90mmHg以上 家庭血圧 135mmHg以上 85mmHg以上 自由行動下血圧 24時間 130mmHg以上 80mmHg以上 昼間 135mmHg以上 85mmHg以上 夜間 120mmHg以上 75mmHg以上 自由行動下血圧とは、24時間自動血圧計を装着して15〜30分間隔で行う血圧測定のことです。この間の日常生活は基本的に自由ですが、入浴や激しい運動は控えてください。 家庭血圧で高値が続く場合は、放置せずに医療機関を受診しましょう。高血圧を放置すると、脳梗塞や心筋梗塞など、命に関わる病気を発症する可能性があるためです。また、徐々に腎機能が低下して、人工透析を受ける可能性もあります。 血圧の正常値については、下記の記事でも詳しく解説しています。あわせてご覧ください。 高血圧以外に自覚症状がある場合 高血圧に加えて以下のような症状がある場合も、医療機関を受診しましょう。 頭痛(とくに早朝) めまい 肩こり ふらつき 呼吸困難 足の冷え これらの症状は、高血圧の合併症である可能性が高いためです。 寒い時期における高血圧対策 寒い時期における主な高血圧対策としては、以下の4つがあげられます。 室温管理と防寒対策 塩分を控えたバランスの良い食事 適度な運動 家庭での定期的な血圧測定 高血圧の予防および改善については、以下の記事でも詳しく解説しています。あわせてご覧ください。 室温管理と防寒対策 あたたかいところから急に寒いところへ出ると、血管が収縮し、血圧が上がります。 冬は室温と外気の差が激しいため、温度差が5度以上開かないように対処しましょう。外出時は手袋やマフラー、帽子、マスクなどで防寒してください。 居間と浴室、居間と廊下、居間とトイレなどは、室内でも温度差が生じやすいため、寒い場所には暖房設備を整えると良いでしょう。 塩分を控えたバランスの良い食事 食塩の過剰摂取は、血圧上昇と深い関連があります。(文献4)食塩に含まれるナトリウムには、血圧を上げる作用があるためです。血圧が高めの方の場合、1日の食塩量の目標は6g未満です。 減塩食の工夫としては、以下のようなことがあげられます。 汁物を具だくさんにする 減塩しょうゆや減塩みそを使う ハムやソーセージといった加工食品を減らす 塩分の排出をうながすカリウムを積極的にとる カリウムは、緑黄色野菜や海藻類、豆類などに多く含まれます。 バランスの良い食事とは、主食(炭水化物)、主菜(タンパク質や脂質)、副菜(ビタミン、ミネラル)をまんべんなく取り入れたものです。 適度な運動 高血圧患者の生活習慣改善法の1つが、適度な運動です。身体を動かす時間を増やすと、血圧低下に加えて体重や体脂肪の減少などがみられます。(文献4)目安としては、1日30分程度です。(文献5) ウォーキングのような有酸素運動やストレッチ、スクワットのような筋トレなどを組み合わせて実施しましょう。 体調が悪いときや天候がよくないときは、運動を控えてください。 家庭での定期的な血圧測定 日本高血圧学会の高血圧治療ガイドラインにおいても、高血圧の判定は家庭血圧が診察室血圧よりも優先されています。(文献4) 家庭では、朝と夜、椅子に座った姿勢で血圧を測定し、血圧手帳に記録しておきましょう。体を動かしたあとは血圧が上がりやすいので1〜2分程度安静にしてから測るようにしてください。 家庭で血圧を測るときは、正確な数値が出やすいタイプがおすすめです。上腕(肘の上)にカフを巻くタイプを選びましょう。家庭で測定した血圧の記録は、病院受診時に必ず主治医へ見せてください。 寒さによる血圧上昇とヒートショックのリスク 寒さによる血圧上昇と関係が深い体調変化が、ヒートショックと呼ばれるものです。 本章では、ヒートショックの概要と予防について解説します。 温度差による血圧変動とヒートショック ヒートショックとは、温度差に伴う血圧変動により、心筋梗塞や脳梗塞といった血管の疾患を起こす現象です。(文献6) ヒートショックの可能性が高いのは、入浴時です。あたたかい室内では血圧が安定していますが、寒い脱衣所では血管の収縮により血圧が上昇します。浴室が寒い場合、さらに血圧が上昇します。その後熱めの浴槽に浸かると、血圧が低下してしまうのです。 ヒートショックの好発時期は、11月~2月頃です。 65歳以上の高齢者や、高血圧や糖尿病などの基礎疾患がある方、肥満気味の方はヒートショックを起こしやすいとされています。 日常生活でのヒートショック予防法 日常生活でのヒートショック予防法としてあげられるものは、主に以下のとおりです 脱衣室と浴室をあたためる。 お湯の温度を41℃以下に設定する 入浴前に水分補給する 浴槽から出るときはゆっくりと立ち上がる 食事直後や飲酒後の入浴を控える 脱衣室と浴室をあたためる方法としては、脱衣室に暖房器具を設置したり、浴室にシャワーをかけてあたためたりするなどがあります。 寒いと血圧があがる理由を理解した上で高血圧対策を実践しよう 寒いと血圧が上がるメカニズムには、血管や自律神経が関係しています。室内と屋外の温度差は血圧上昇および、心筋梗塞や脳梗塞を発症する可能性を高める要因の1つです。 血圧上昇予防のためにも、室温管理と防寒対策を心がけましょう。 寒さで血圧が上がっている方は、自分でも気づかないうちに高血圧を発症している可能性があります。朝と夜、家庭で血圧を測り、自分が高血圧かどうかを理解しておきましょう。 寒さと血圧の関係で考えると、ヒートショックも危険です。とくに入浴時は、室内と浴室、脱衣室の温度差を少なくするように工夫するように心がけましょう。 高血圧によって引き起こされる脳梗塞の後遺症改善や再発予防を目的とした治療法として、再生医療という選択肢があります。脳梗塞に対する再生医療の治療例については、以下の症例記事をご覧ください。 当院リペアセルクリニックでは、メール相談やオンラインカウンセリングを実施しています。高血圧に関してお悩みの方は、お気軽にご相談ください。 寒いと血圧が上がることに関するよくある質問 足が冷えると血圧が上がるのですか? 血圧の変動は足元からの高さによって異なるとの研究結果があります。(文献7) 室内で高さ1.1mの部分の室温が10℃下がると、血圧が5mmHg上昇しました。高さ0.1mの部分の室温が高いと血圧が9mmHg上昇したとの結果も出ています。 室温が適温でも、足元が冷えていると血管が収縮し、末梢に血液を送る心臓の負担が増えるために血圧が上がる仕組みです。 寒い部屋での血圧測定は良くありませんか? 寒い部屋での血圧を測ると、血圧が高くなりやすくなります。そのため、正確な血圧かどうかわかりにくい状況です。 血圧を測るときは、少なくとも室温を20℃以上に設定しましょう。 参考文献 (文献1) 寒冷下におけるヒトの体温調節と運動時低体温症の発症メカニズム|新潟医療福祉会誌 (文献2) 血圧の生理学|動物の循環器 (文献3) Winter Hypertension: Potential mechanisms|PubMed Central (文献4) 高血圧治療ガイドライン2019|日本高血圧学会 (文献5) 一般向け「高血圧治療ガイドライン2019」解説冊子高血圧の話|日本高血圧学会ほか (文献6) 冬場に多発‼温度差で起こるヒートショック|社会福祉法人恩賜財団済生会 (文献7) 第19回「足元のひえにご注意!気温感受性高血圧とは?」~気温と血圧、循環器病の関係~|公益財団法人日本心臓財団
2025.12.13 -
- 肝疾患
- 内科疾患
食道静脈瘤は、肝硬変によって発症する重大な合併症のひとつであり、破裂すれば命に関わる危険性もある疾患です。 しかし、自覚症状に乏しく発見が遅れるケースも多いため、正しい知識と早期対応が求められます。 本記事では、食道静脈瘤の原因や症状、診断法、治療の選択肢、日常生活での注意点をわかりやすく解説します。 受診前に不安を抱える方や、ご家族のサポートを考えている方は参考にしてみてください。 なお、肝臓の疾患に対しては、「再生医療」という治療法があります。 当院「リペアセルクリニック」では、公式LINEで情報提供と簡易オンライン診断を実施しています。肝臓疾患やその合併症でお悩みの方は、ぜひご利用ください。 食道静脈瘤は肝硬変の合併症のひとつ 食道静脈瘤は肝硬変の合併症のひとつであり、破裂すると命に関わる大量出血を引き起こす危険があります。 肝硬変を抱える患者の約50%に合併するとされており、極めて高い頻度です。(文献1) 肝硬変を患うと、血液の流れが肝臓で滞って血圧が異常に上昇します。 その結果、血液は肝臓を迂回して別の経路を通ろうとしますが、食道の静脈に過剰な血液が流れ込んでこぶ状に拡張するのが「食道静脈瘤」です。 自覚症状が乏しいまま進行することも多いため、肝硬変と診断された時点で定期的に内視鏡検査を受けましょう。 肝硬変の原因や症状について詳しくは、以下の記事をご覧ください。 肝硬変から食道静脈瘤になるメカニズム 食道静脈瘤の主な原因は、肝硬変による「門脈圧亢進(もんみゃくあつこうしん)」です。 門脈圧亢進では、肝臓内の血流が障害され、門脈と呼ばれる血管にかかる圧力が異常に高くなります。 通常、腸や脾臓からの血液は門脈を通じて肝臓へ流れ込みますが、肝硬変によって肝臓の組織が線維化すると、血液がスムーズに流れなくなります。 その結果、血液は別の経路を通って食道や胃の静脈などに流れ込み、血管が膨らんで瘤(こぶ)状になるのです。 このように、肝硬変による血流障害は門脈系全体のうっ血を引き起こし、結果として食道静脈瘤が形成されます。 食道静脈瘤が破裂したらどうなる?主な症状 食道静脈瘤が破裂すると、命に関わる大量出血を引き起こす可能性があります。 以下が代表的な症状です。 吐血:口から真っ赤な血液を吐く、もっとも目立つ初期症状 下血:腸内を通って排泄される血液により、黒色のタール状の便が出る 貧血:大量の失血により血圧が低下し、動悸・息切れ・めまいなどを伴う 上記の症状が現れると、短時間で急激に容体が悪化するケースがあり、緊急に治療しなければなりません。 とくに、肝硬変が進行すると血液が止まりにくくなる傾向があるため、破裂前の段階で発見して予防的な治療を行うことが重要です。 肝硬変による食道静脈瘤の診断 肝硬変と診断された患者に対しては、食道静脈瘤の有無を確認するために定期的な内視鏡検査を行います。 なかでも、上部消化管内視鏡(胃カメラ)は、食道内の静脈の拡張を直接観察可能です。食道静脈瘤の有無だけでなく、大きさや形状、表面の変化などをもとに破裂リスクを評価します。 また、必要に応じて色素や特殊光を用いた詳細な観察が行われることもあります。 なお、CT検査や超音波内視鏡が補助的手段として用いられる場合がありますが、診断の中心は内視鏡です。 症状がない段階でも発見できるため、肝硬変と診断されたら定期的な検査を受け、破裂による重篤な出血を未然に防ぎましょう。 肝硬変による食道静脈瘤の治療法 食道静脈瘤の治療は、破裂による出血を防ぐことを最優先の目的としています。 肝硬変に伴って発生する食道静脈瘤は、症状がないまま発見されることも多いため、瘤の大きさや形状、破裂リスクに応じた適切な治療法の選択が重要です。 ここでは、食道静脈瘤の治療法について詳しく解説します。 内服治療 食道静脈瘤に対する内服治療では、主に門脈圧を下げる薬剤が使用されます。 代表的な薬剤が、プロプラノロールやカルベジロールといった「β遮断薬(ベータブロッカー)」です。 β遮断薬は心拍数を下げる薬で、門脈系への血流の減少によって静脈瘤の内圧を低下させ、破裂のリスクを軽減します。 ただし、低血圧や不整脈などの副作用が現れる場合もあるため、定期的な診察と血圧・心拍の管理が重要です。 また、継続的なフォローアップのもとで、他の治療法と併用されるケースもあります。 内視鏡治療 内視鏡治療は、食道静脈瘤の破裂を防ぐための代表的な治療法です。 主に、薬剤を直接注入して血管を固める「静脈瘤硬化療法(EIS)」と、輪ゴムで瘤を縛り壊死させる「内視鏡的静脈瘤結紮術(EVL)」の2つの方法があります。 いずれも出血のリスクを大きく下げる効果があり、瘤の状態に応じて使い分けられます。 処置後は、再発予防のために定期的な内視鏡検査が必要です。 カテーテル治療 細い管状の器具を血管や体内に挿入する「カテーテル治療」は、門脈圧の低下を目的とする手術的治療法のひとつです。 代表的な方法に「経皮的門脈圧シャント術(TIPS)」があります。 肝静脈と門脈の間に人工のバイパスを作って門脈圧を下げ、静脈瘤への血流を減少させるのが特徴です。 主に、内視鏡治療が難しいケースや再発を繰り返す重症例に適用されます。 ただし、高度な技術を要するため、専門の施設で実施されるのが一般的です。 外科手術 外科手術は、内視鏡やカテーテル治療で効果が不十分な重症例に対して検討される治療法です。 門脈と体循環をつなぐ「門体シャント術」や、脾臓を摘出して血流量を減らす「脾摘術」などがあります。 手術は、門脈圧を根本的に下げることが目的です。 ただし、全身への負担が大きく、重度の肝機能障害がある患者には適さないケースがあります。 現在、外科手術は限られた救済的適応とされており、状態に応じて慎重に判断される点に留意しておきましょう。 バルーンタンポナーデ法 バルーンタンポナーデ法は、食道静脈瘤が破裂して大量出血を起こした際に行われる一時的な止血処置です。 専用のチューブを鼻や口から挿入し、食道内でバルーン(風船)を膨らませて静脈瘤を圧迫し、出血を物理的に止めます。 通常、24時間の留置が限度ですが、出血が再発した場合は必要に応じて食道バルーンをさらに24時間再拡張することも可能です。(文献2) ただし、応急処置として有効ではあるものの、再出血のリスクが高いため根本的な治療につなげるまでのつなぎの処置であり、あくまで緊急時の対応策に位置づけられています。 再生医療という選択肢 近年、肝硬変に伴う合併症への対応として「再生医療」が検討されるようになってきました。 再生医療とは、患者様の体から採取した脂肪由来の幹細胞を培養し、点滴で体内に戻す治療法です。幹細胞が持つ、他の細胞に変化する「分化能」が肝組織に対して働きかけることが期待されています。 患者様自身の幹細胞を用いるため、拒否反応のリスクが低いのが特徴です。また、手術や入院を必要としません。 肝硬変や合併症でお悩みの方は、治療法の一つとして再生医療もご検討ください。当院「リペアセルクリニック」での肝硬変に対する症例も参考になります。 肝臓疾患に対する再生医療について詳しくは、以下のページで解説しているのでご覧ください。 肝硬変で食道静脈瘤になった場合の予後・生存率 肝硬変の合併症のひとつである食道静脈瘤は、破裂すると生命を脅かす重大な疾患です。 破裂による初回出血後の6週死亡率は15〜25%に達するとされ、早急な対応が求められます。(文献3) また、一度出血した患者の多くは6か月以内に再出血を起こすリスクが高く、再出血時の死亡率が高い傾向がある点も見逃せません。 予後は、出血の有無だけでなく、肝機能の重症度にも大きく左右されます。 食道静脈瘤の早期発見と適切な予防的治療、肝機能の維持が長期的な生存率向上の鍵です。 肝硬変で食道静脈瘤になった場合の注意点 肝硬変によって食道静脈瘤を発症した場合、命に関わる出血リスクを常に抱えることになります。 適切な治療はもちろん、再発予防を意識した日常生活も大切です。 ここでは、肝硬変の合併症で食道静脈瘤になった場合の注意点を解説します。 疾患と治療のバランスが重要 食道静脈瘤の治療は破裂リスクを抑えるのが最優先ですが、同時に肝機能そのものの管理も欠かせません。 過剰な処置や薬剤の使用は、かえって肝臓に負担をかける場合もあります。 疾患の進行度と体調のバランスを見極めながら、治療方針を選択することが重要です。 経過観察が必要 食道静脈瘤は治療後も再発する可能性が高いため、内視鏡検査による定期的な経過観察が不可欠です。 とくに、静脈瘤の再形成や出血リスクの高まりを早期に察知することで、迅速な対応が可能になります。 治療後も決して油断せず、継続的な受診を欠かさないようにしましょう。 食事の注意点 肝硬変が原因の食道静脈瘤では、食事にも細心の注意が必要です。 硬い食べ物や刺激の強いものは食道粘膜を傷つけ、静脈瘤の破裂を誘発する恐れがあります。 たとえば、以下のような食事は避けたほうが良いでしょう。 乾燥したパンの耳 揚げ物 香辛料の強い料理 柔らかく調理した食事をよく噛んで、ゆっくり食べる習慣が大切です。 ただし、食道静脈瘤以外にも疾患があれば、塩分の摂取制限や栄養バランスに配慮しなければならない場合もあるため、自己判断せず医師に相談しましょう。 肝硬変で注意すべき食事については、以下の記事でも紹介しています。 まとめ|定期的な経過観察で早期発見・治療 食道静脈瘤は、肝硬変によって引き起こされる重大な合併症のひとつであり、破裂すると生命に関わる危険があります。 多くの場合、自覚症状がないまま進行するため、早期発見が極めて重要です。 肝硬変と診断されたら定期的な内視鏡検査を受け、瘤の有無や状態を確認する必要があります。 また、治療を受けた後も再発のリスクは残るため、継続的な経過観察が欠かせません。 医師と連携しながら、食生活や服薬、生活習慣の改善にも取り組みましょう。 なお、肝臓の疾患には「再生医療」が治療の選択肢のひとつとして注目されています。 当院「リペアセルクリニック」では、公式LINEにて再生医療に関する情報提供と簡易オンライン診断を実施しております。ぜひ登録してご利用ください。 肝硬変と食道静脈瘤に関連するよくある質問 食道静脈瘤に予兆はありますか? 食道静脈瘤は、破裂するまでほとんど自覚症状がないことが多い疾患です。 ただし、破裂が近づくと胸部の違和感や黒色便、軽度の吐血といった前兆が現れる場合があります。 とはいえ、こうした予兆は非常にあいまいであり、明確なサインとして現れるとは限りません。 したがって、肝硬変と診断された時点で、症状の有無にかかわらず、定期的な内視鏡検査による監視が極めて重要です。 食道静脈瘤は極めて重篤な疾患であり、早期発見が予防的治療と命を守る第一歩となる点を肝に銘じておきましょう。 食道静脈瘤破裂で亡くなった芸能人は? 俳優の石原裕次郎さんは、肝臓がんの出血で亡くなったとされています。 ただし、食道静脈瘤破裂が直接の原因で亡くなったとの、確かな情報は確認できませんでした。 参考文献 (文献1) New index to predict esophageal variceal bleeding in cirrhotic patients|PMC(PubMed Central) (文献2) Medscape|Sengstaken-Blakemore Tube Placement Technique (文献3) https://pubmed.ncbi.nlm.nih.gov/37351074/|PubMed
2025.12.13 -
- 肝疾患
- 内科疾患
「最近お酒の量が増えている」「健康診断で肝機能の数値が悪い」そんな方は、アルコール性肝硬変のリスクがあるかもしれません。 アルコール性肝硬変は、長期間の大量飲酒により肝臓が硬くなり、正常に機能しなくなる病気です。初期は自覚症状がほとんどありませんが、進行すると腹水や黄疸、吐血などの深刻な症状が現れ、命に関わる場合もあります。 飲酒習慣があり肝硬変が心配な方に向けて、本記事ではアルコール性肝硬変の原因・症状から治療法・予防法まで、分かりやすく解説します。 なお、肝硬変に対しては再生医療という治療方法があります。 当院「リペアセルクリニック」の公式LINEでは、再生医療に関する症例の紹介や簡易オンライン診断を実施しているので、ぜひご利用ください。 アルコール性肝硬変とは? 日頃から多くお酒を飲む方の場合、アルコール性肝硬変のリスクに注意する必要があります。 アルコール性肝硬変の特徴は以下のとおりです。 長期間の飲酒による肝臓疾患で症状が進んだもの 前段階としてアルコール性肝炎がある アルコール以外で発症する肝硬変との違い 肝硬変について詳しくは以下の記事をご参照ください。 長期間の飲酒による肝臓疾患で症状が進んだ状態 アルコール性肝硬変とは、肝硬変のうち5年以上の長期間にわたる大量の飲酒によって肝臓が硬くなる疾患を指します。お酒に含まれるアルコールには「アセトアルデヒド」と呼ばれる有害物質があり、通常は肝臓で分解された後に体外に排出される仕組みです。 しかし、普段から大量のお酒を飲んでいる場合は、肝臓でアセトアルデヒドが分解しきれずに蓄積します。このアセトアルデヒドが肝細胞を傷つけて破壊すると、傷ついた部分は硬い組織(線維)に置き換わります。この硬化が肝臓全体に広がった状態が肝硬変です。 なお、日本では肝硬変の原因としてアルコール摂取が最も多いことを示す研究結果もあります。(文献1) 前段階としてアルコール性肝炎がある アルコール性肝硬変は、普段の大量の飲酒がきっかけで短期的に発生するわけではありません。日頃からの過剰な飲酒でアルコールを体内に多く摂取すると、肝臓で代謝するなかで中性脂肪が蓄積されます。この中性脂肪が肝臓に溜まった状態が「アルコール性脂肪肝」です。 アルコール性脂肪肝ができてもアルコールの摂取量を減らさない場合、中性脂肪の蓄積がさらに進んでアルコール性肝炎へと発展します。このアルコール性肝炎がより重篤になった疾患がアルコール性肝硬変です。 アルコール性肝炎には、肝細胞の膨張や黄疸、腹痛などの症状が見られます。詳細は以下の記事を参考にしてください。 アルコール以外で発症する肝硬変との違い 肝硬変にはアルコール以外で発症する、「非アルコール性肝硬変」と呼ばれるものもあります。アルコール性肝硬変と非アルコール性肝硬変との違いは、「発症の原因がアルコールかそれ以外か」です。 非アルコール性肝硬変の場合、以下の原因が挙げられます。 肥満や糖尿病などの生活習慣病 B型・C型肝炎ウイルスによる感染 自己免疫疾患 薬剤や有害物質 これらのアルコール以外の要因で肝臓疾患になり、その症状が進行して肝硬変になったものが、「非アルコール性肝硬変」に分類されます。 アルコール性肝硬変の原因 アルコール性肝硬変は、主に長期に及ぶ大量のアルコール摂取が原因です。摂取したアルコールを分解する際に発生するアセトアルデヒドが継続的に肝臓を傷つけることで、肝細胞が損傷・破壊されます。肝細胞の破壊が進むと、肝臓内で硬い部分が広がって肝機能が衰え、肝炎や肝硬変などの症状に発展します。 なお、「長期に及ぶ大量のアルコール摂取」の目安は、男性で1日60g以上、女性で1日40g以上のアルコールを10年以上に渡り摂取している状態です。また、上記の目安に達していなくても短期間で大量飲酒を繰り返す場合も、アルコール性肝硬変のリスクがあります。 ほかにも生活習慣病や遺伝的要因を抱えている状態で、大量にアルコールを摂取する生活を続けている方も注意が必要です。 アルコール性肝硬変の症状 アルコール性肝硬変の症状には、次のようなものが見られます。 肝機能やアルコール分解能力の低下 黄疸(おうだん) 腹水 吐血 肝臓がんを発症するケースも 命に関わる症状もあるため、事前に知識を深めておくことが大切です。 肝機能やアルコール分解能力の低下 アルコール性肝硬変になると、肝臓の働きが悪くなり、アルコールを分解する能力も落ちます。これは、お酒に含まれる有害物質(アセトアルデヒド)が肝臓の細胞を傷つけて壊すためです。毎日お酒を飲み過ぎると、肝臓の細胞が傷つき、最終的には肝臓の線維化が進み硬くなります。 肝機能やアルコール分解能力の低下が続けば、肝臓に中性脂肪が溜まるようになります。この状態が続くと、アルコール性肝炎を起こし、さらに進行するとアルコール性肝硬変になります。 アンモニア臭が発生する アルコール性肝硬変になった人は、アンモニア臭を発生させることがあります。 食事を通じて体内に取り込まれたアンモニアは、本来であれば肝臓で無毒化された上で、尿として排出されます。しかし、肝硬変になった人は肝機能が衰えているため、アンモニアの解毒作用がはたらきません。その結果、残留したアンモニアが血管内に流出し、吐き出す息にもアンモニアのにおいが伴います。 なお、血液中のアンモニア濃度の上昇が脳に影響し、肝性脳症による意識障害を引き起こすケースもあります。 黄疸(おうだん) 黄疸(おうだん)、この黄色に染めるものの正体は、赤血球に含まれるビリルビンです。 赤血球は古くなると肝臓に送られて分解されます。その際に赤血球に含まれるビリルビンも、胆汁とともに排出されます。 しかし、肝機能が低下するとビリルビンがうまく排出されず、血液中に増えてしまいます。そのため、皮膚や目の白い部分が黄色く染まってしまうのです。 腹水 腹水とは、胃などのお腹周りの臓器と、それらを包む膜の間に広がる腹腔に水が溜まる症状を指します。そして腹水も、アルコール性肝硬変がある程度進んだ場合に見られる症状です。 体内の水分バランスは、肝臓で作られる「アルブミン」というたんぱく質が調整しています。しかし、アルコール性肝硬変が進行するとアルブミンの生成量が減り、血管内の水分が腹腔へと流れ出て腹水になります。 なお、腹水が膨らむと呼吸困難のような重篤な状態になるケースもあります。 吐血 吐血もアルコール性肝硬変で見られる症状です。 アルコール性肝硬変では肝臓に向かう血管が狭くなったり閉塞したりするため、血流が低下します。加えて、行き場を失った血液は食道の静脈へと向かうため、圧力がかかり食道静脈瘤(しょくどうじょうみゃくりゅう)という血管の瘤(こぶ)ができます。 アルコール性肝硬変による吐血は、多くの場合、この食道静脈瘤がいきみや咳などの刺激で破裂することで起こります。 肝臓がんを発症するケースも アルコール性肝硬変になった場合、肝臓がんを発症することもあります。肝硬変から肝臓がんになるのは、肝細胞が損傷と再生を繰り返す過程で、突然変異によってがん細胞に変化するためです。 肝臓がんを発症すると、肺やリンパ節など他の臓器に転移する場合があります。また、他の臓器のがんが肝臓に転移してくるケースもある点にも注意が必要です。 アルコール性肝硬変の末期症状は?余命はどの程度? アルコール性肝硬変が末期になると、肝臓が著しく縮小し、肝機能は大幅に低下します。加えて、腹水による呼吸困難や吐血、肝性脳症による昏睡のリスクが高まるため、非常に危険な状態です。 末期症状とともに気にされることの多い余命については、医学的な重症度分類に基づいた研究では、症状が重度まで進んだ肝硬変患者の3年後も生存している割合は約31%と報告されています。(文献2) ただし、実際の経過は患者様の年齢、他の病気の有無、治療への反応などにより大きく異なります。また、適切な治療を継続し、禁酒を徹底することで病気の進行を遅らせることが期待できるため、諦めずに治療を続けることが大切です。 アルコール性肝硬変の診断方法 アルコール性肝硬変の早期発見・治療には、適切な診断が重要です。 主な診断方法として、以下があります。 飲酒歴や生活習慣の聞き取り 血液検査 腹部超音波検査・画像診断 肝生検 医師は患者さんの症状や状態に応じて、これらの診断方法を選択して検査を行います。 飲酒歴や生活習慣の聞き取り アルコール性肝硬変について診断する際は、医師が飲酒歴や生活習慣を聞き取ります。飲酒歴の場合、以下の項目を尋ねるのが一般的です。 お酒を飲んでいる年数 週に飲む日数 1日に飲む量 アルコール濃度 お酒の種類 アルコール性肝硬変かどうかは、5年以上にわたって1日に60g以上(女性は40g以上)の純アルコールを摂取しているかが基準とされます。ただし肥満が見られる人については、摂取量が基準に満たない場合でもアルコール性肝硬変を疑われます。 なお、飲酒歴は本人だけでなく、家族からも聴取します。加えてアルコール依存症の有無も確認される項目です。 飲酒以外にも、普段の食事や運動の状況・体重の変化・服薬の有無・健康状態も問診します。健康状態については、黄疸など明確な症状の有無のほか、倦怠感や食欲不振など本人が感じている症状も聞きます。 血液検査 血液検査では、肝機能を示すASTやALTなどの指標を調べます。アルコール性肝硬変が疑われる場合、これらの数値が異常値を示すことが多く、診断の重要な手がかりとなります。 なお、会社や自治体の健康診断で肝機能の異常が見つかった場合は、その結果を医師に持参して詳しい検査を受けることが大切です。 腹部超音波検査・画像診断 血液検査で異常が見られた場合、より精密な検査として腹部超音波検査や画像診断が必要です。 腹部超音波検査は超音波を使って肝臓の状況を確認します。肝臓のサイズや表面の凹凸の状態、脂肪の蓄積具合などを見ることで、肝臓の線維化の程度や病気の進行度を調べる方法です。 腹部超音波検査とともに、振動波で肝臓の硬さをチェックする手段もよく用いられます。振動波は硬い物体ほど速く伝わるため、その原理を利用した装置で肝硬変の進み具合を見ます。 画像診断は実際の肝臓の状態を直接目で確認できる手段で、MRIやCTによる方法が一般的です。基本的にはこれらの装置を使った方法と、今までの血液検査や問診の結果を総合して最終的な診断を下します。 肝生検 アルコール性肝硬変の診断には、肝生検と呼ばれる方法を用いるケースもあります。肝臓組織の一部を切り取った上で、顕微鏡で観察して病状を確認する方法です。 ただし、すでに説明した超音波などによる検査や画像診断が主流になってきている上に、出血や感染症などの合併症のリスクがあることから、必要性が高いときにのみ実施されます。 アルコール性肝硬変の治療法 アルコール性肝硬変の主な治療法は以下のとおりです。 【最重要】断酒 栄養療法・食事療法 薬物治療 アルコール依存症の治療 肝移植 再生医療 アルコール性肝硬変の治療法について知り、本格的な治療に臨みましょう。 断酒 アルコール性肝硬変の治療においては、お酒を全く飲まない「断酒」が重要です。症状が出ている中で飲酒を続けた場合、アセトアルデヒドによる肝細胞の損傷・破壊や、脂肪の蓄積が進みます。その結果、肝硬変の症状が悪化するため、命の危機に直面する可能性もあります。 アルコール性肝硬変の治療を始めるのであれば、すぐに断酒しましょう。 栄養療法・食事療法 肝機能の回復には十分な栄養補給が必要ですが、アルコール性肝硬変の方は長期の飲酒により、栄養状態が悪化していることが多くあります。そのため、食事内容の見直しが必要です。 医師の指導を受けながら、主食・主菜・副菜で構成される、栄養バランスを考慮した献立で食事をとりましょう。エネルギーやたんぱく質の不足を克服するためにも、高エネルギー・高たんぱく質のメニューにします。 たんぱく質は肉だけでなく魚介類や大豆類などでバランスよくとることが大切です。加えて、野菜や果物などからのビタミンや食物繊維の摂取もポイントに挙げられます。ただしどんなに体に良い栄養素でも、食べ過ぎは禁物です。 一方で、腹水の症状がある方は、塩分や水分を制限します。塩分や水分を多く摂取すると、腹腔に腹水が多く溜まるためです。とくに塩分は1日5~7g以内が推奨されます。(文献3) 薬物治療 薬物治療では、アルコール性肝硬変の症状緩和や合併症の管理を目的として薬剤が用いられます。ただし、肝機能が低下している状態では、薬物の代謝も困難になるため、使用する薬や量は慎重に選択されます。 具体的には、腹水に対して利尿剤、肝細胞の保護には肝保護薬(ウルソデオキシコール酸など)、肝性脳症に対してはラクツロースなどが使用されます。 アルコール性肝硬変の治療で薬物は、あくまでも補助的な意味合いで使われるものと理解すると良いでしょう。 アルコール依存症の治療 アルコール性肝硬変を発症する方には、アルコール依存症にかかっている方も多くいます。生活上の不安や不満などをお酒の力を借りて紛らわそうとするあまり、お酒が手放せない状態になってしまう状態です。 アルコール自体も中毒性を伴う物質であるため、依存症まで発症すると自力での断酒は困難です。そのため、治療を進める中で精神科や心療内科の専門医のカウンセリングを受ける必要があります。 肝移植 断酒や食事療法などによる治療が難しい場合は、肝移植を検討します。肝移植は70歳※までの健康な成人の肝臓の一部を移植する方法です。※日本肝臓学会の基準。施設により異なる場合があります。 移植された肝臓の一部は、高い再生能力で元の形状や大きさに戻ります。 アルコール性肝硬変の治療では、本人が一定期間継続して断酒しているなどの条件を満たすことが欠かせません。加えて自身の体に合う肝臓があることも重要です。 ほかにも移植しなかった場合の余命の長さも、肝移植するかどうかの判断材料になります。肝移植は、ほかの内科的治療では改善が困難な場合に検討されます。 再生医療 近年では再生医療も、アルコール性肝硬変治療で選べる方法のひとつです。再生医療には主に幹細胞治療とPRP療法があります。 幹細胞治療は、患者様の脂肪から幹細胞を採取・培養後、幹細胞を患部に投与する方法です。 一方、PRP療法では患者様の血液を採取し、遠心分離器で血小板を多く含む液体を作製して患部に投与します。再生医療は手術を伴わない治療法で、施術にもあまり時間はかかりません。 当院「リペアセルクリニック」では、随時再生医療に関するご相談を受け付けていますので、興味がある方や気になる方はぜひお問い合わせください。 実際の肝硬変に対する再生医療の治療例については、当院の症例をご覧ください。 アルコール性肝硬変の予防法 アルコール性肝硬変は予防可能な疾患です。 症状が現れる前の早期対策が重要で、主に以下の方法で予防できます。 適量の飲酒・禁酒 栄養バランスのとれた食事 定期健診 発症して厄介な事態になる前に、これらの予防法で早めに対策しましょう。 適量の飲酒・禁酒 アルコール性肝硬変の予防には、適量の飲酒や禁酒への意識が大切です。お酒とうまく付き合いつつ、アルコール性肝硬変も予防するには、お酒の適正量を知っておくと役に立ちます。 お酒の適正量は厚生労働省によると、純アルコールを1日約20gに留めるのが目安です。これはビールであればアルコール度数5%で中瓶1本500ml、清酒であれば15%で1合(180ml)に相当します。(文献4) 肝機能に特別な問題のない方は、上記の摂取量の範囲でお酒を飲むことが、アルコール性肝硬変の予防につながります。加えて、週に1~2日は休肝日を設け、肝臓を休ませましょう。 一方で肝硬変や、その前段階である脂肪肝・アルコール性肝炎が疑われるときは、肝機能が安定するまでは禁酒が必要です。 栄養バランスのとれた食事 栄養バランスのとれた食事も有効な予防法です。食事でアルコール性肝硬変を予防する場合も、基本的には主食・主菜・副菜の構成で、良質なたんぱく質や食物繊維などを積極的に摂取します。また、塩分の取りすぎには注意しましょう。 加えて、食事の回数は1日3回を心掛け、適切な量をよく噛んで食べることも大切です。食事の回数が少ないと、肝臓が貯蔵してある栄養分でエネルギーを補てんしようとするため、余計な負担をかけます。よく噛まなかったり食べすぎたりする習慣も、肝臓への負担や脂肪肝の蓄積の原因になるため、避けるべきです。 定期健診 定期健診は、アルコール性肝硬変の早期発見と予防に重要な役割を果たします。肝臓は「沈黙の臓器」と呼ばれ、初期段階では自覚症状がほとんど現れないため、定期的な健診で確認しましょう。 血液検査で数値に異常が見られた場合は、早期の段階で飲酒量の見直しや生活習慣の改善を行うことで、肝硬変への進行を防ぐことができます。 とくに日常的に飲酒する習慣がある方は、定期的な肝機能検査を受けることで、肝臓の状態を把握し、適切なタイミングで予防対策を講じることが可能です。 まとめ|アルコール性肝硬変は飲酒を見直すことが不可欠 アルコール性肝硬変は、長期間の大量飲酒が原因で発症する重篤な肝疾患です。 初期は自覚症状がほとんどありませんが、進行すると黄疸や腹水、吐血などの深刻な症状が現れ、命に関わる場合もあります。 治療の中心は断酒です。飲酒を続ける限り肝臓の損傷は進行し続けるため、症状の改善や進行の抑制には完全な禁酒が不可欠です。断酒と併せて、栄養バランスの取れた食事療法や合併症に対する薬物治療も重要な役割を果たします。 日常的に飲酒する習慣がある方は、今一度飲酒量や生活習慣を見直し、肝臓の健康を守ることが大切です。 なお、アルコール性肝硬変を含む肝疾患に対しては、再生医療という治療の選択肢もあります。再生医療について詳しくは、当院「リペアセルクリニック」まで、お気軽にお問い合わせください。 肝硬変とアルコールのよくある質問 アルコール性肝硬変は治るのか? アルコール性肝硬変は、症状が軽いうちであれば治る見込みは十分にあります。とくに健康診断の段階で肝機能に異常が見られたり、肝臓で脂肪肝や炎症が見つかったりしたときには、すぐにでもお酒を控えるなどの対策が治る確率を高めます。 なお、アルコール性肝炎が治るかどうかは、以下の記事も参考にしてください。 肝硬変でお酒をやめないとどうなる? 肝硬変でお酒をやめなかった場合、脂肪の蓄積やアルコールの作用で、さらに肝臓の線維化が進行します。しかも、肝臓がんや肝性脳症のような合併症のリスクも高まるため、注意が必要です。 なお、医学的な重症度分類に基づいた研究では、症状が重度まで進んだ肝硬変患者の3年後も生存している割合は約31%と報告されています。(文献2) ただし、実際の経過は患者様の年齢、他の病気の有無、治療への反応などにより大きく異なります。また、適切な治療と生活習慣の改善により、病気の進行を遅らせることが期待できます。 肝硬変になるアルコール摂取量はどのくらい? 肝硬変は、一般的に男性で1日約60g以上、女性で約40g以上のアルコールを摂取する生活を5年以上継続した場合に発症するとされています。(文献4) ただし、飲む側の体質によって発症する摂取量はさまざまです。また、肥満体質の場合は上記よりも少ないアルコールの摂取を数年続けた結果、肝硬変になる場合があります。 参考文献 (文献1) Hirayuki Enomoto et al. (2024) Etiological changes of liver cirrhosis and hepatocellular carcinoma-complicated liver cirrhosis in Japan: Updated nationwide survey from 2018 to 2021, Hepatol Res.2024 (文献2) 肝硬変患者の生命予後の検討|厚生労働省 (文献3) 肝硬変診療ガイドライン 2020(改訂第 3 版)|日本消化器病学会・日本肝臓学会 (文献4) アルコール|厚生労働省
2025.12.13 -
- 肝疾患
- 内科疾患
健康診断で肝硬変を疑われる数値が出てきた場合、より精密な検査を受けながら対策を進めていくことが欠かせません。正常な状態に戻すためにも、検査で使われる数値に関する知識は大切です。 肝硬変に関する数値や目安を知っていると、今後の治療や予防で目標を立てるのに活用できます。 本記事では、肝硬変が疑われる数値や目安、対策・予防法を解説します。なお、肝硬変の血液検査で用いられる指標や、正常とされる数値の目安は日本臨床検査医学会の基準をもとにご紹介しますので、ぜひ参考にしてください。 また、肝硬変に対しては再生医療という治療の選択肢もあります。当院「リペアセルクリニック」の公式LINEでは、再生医療の情報提供と簡易オンライン診断を実施しております。 肝硬変の治療法についてお悩みの方は、ぜひ一度公式LINEにご登録いただき再生医療についてご確認ください。 肝硬変の血液検査の指標・正常な数値の目安 肝硬変の疑いで血液検査を受ける際に、検査に使われる指標や正常な数値の目安を知っていると、結果を踏まえての対策や心の準備に役立ちます。 検査で肝機能を調べる際の指標として、以下に挙げるものが一般的です。 AST(GOT) ALT(GPT) γ-GTP(γ-GT) LDH(LD) ALP 血小板数 総ビリルビン 以上の指標を、日本臨床検査医学会の基準を参考に肝硬変が疑われる数値の目安とともに解説します。(文献1) 本章で紹介する血液検査の数値は肝硬変の可能性を示唆するものですが、確定診断には医師による総合的な判断と追加検査が必要です。数値の異常があっても自己判断せず、必ず医療機関を受診してください。 肝硬変の原因や症状について詳しくは、以下の記事が参考になります。 AST(GOT) 下限値 上限値 13 30 単位:U/L (文献1) ASTは肝細胞がアミノ酸を生成する際に使われる酵素です。肝細胞内に多く含まれているのが特徴で、肝臓疾患をはじめとする原因で肝細胞が壊れると、血液中に漏れ出ます。 このため、高い値が出るときは、肝臓でなんらかの問題が起きていることが疑われます。ただし、ASTは心筋や骨格筋にも多く含まれるため、肝機能の検査では次に触れるALTの数値とともに確認します。 標準とされる目安は13~30単位です。ASTとALTの両方が150単位以下で、そのうちASTが高い場合は肝硬変の疑いがあります。 ALT(GPT) 下限値 上限値 8 36 単位:U/L (文献1) ALTも肝細胞に多く含まれる酵素です。全体の9割程度が肝細胞に含まれているため、チェックする際に数値が極端に高いときは、肝機能の問題が疑われます。 基準値は8~36単位です。 γ-GTP(γ-GT) 下限値 上限値 9 47 単位:U/L (文献1) γ-GTPは肝臓や胆管に多い酵素で、たんぱく質の分解や解毒に役立ちます。肝細胞や胆管細胞がなんらかの原因で破壊されると、血液中に流出して数値が上昇する仕組みです。 とくにアルコールに強く反応するため、日頃お酒を大量に飲む人であれば、たとえ肝障害がなくても数値が上昇します。加えて、すでに脂肪肝があったり薬剤を服用したりする方も、数値が上がるケースがあるために注意が必要です。 基準値は9~47単位で、50単位を上回っていれば肝臓の疾患が疑われます。 LDH(LD) 下限値 上限値 124 222 単位:U/L (文献1) LDH(LD)は、肝細胞のほかに心筋や赤血球などに多い酵素です。通常は体内のブドウ糖をエネルギーに変換する際に活動するものの、疾患をはじめとする原因で肝細胞が破壊された際には血中に流出します。 基準値は124~222単位で、数値が高いほど肝硬変を含む肝臓疾患や心筋梗塞の疑いがあります。 ALP 下限値 上限値 38 113 単位:U/L (文献1) ALPは肝臓や骨、腸などで生成され、リン酸化合物の消化のはたらきがある酵素です。ALPも胆管や肝臓になんらかの異常が発生した際に、血中に流れ出て数値が上昇します。 ALPの基準値は38~113単位で、それ以上高くなると肝硬変が疑われます。 血小板数 下限値 上限値 158 348 単位:10³μL (文献1) ケガをした際に出血を止めるはたらきをする血小板の数も、肝硬変をチェックする際に使われる指標です。肝硬変は症状が進むと、肝臓の線維化(肝臓の組織が硬く変化すること)に併せて血小板の数が減っていくためです。 通常は15.8万個から34.8万個で基準とされる一方、10万個を下回った場合は肝硬変が疑われます。 総ビリルビン数 下限値 上限値 0.4 1.5 単位:mg/dL (文献1) ビリルビンは古くなった赤血球を肝臓で破壊する際に生成される色素です。色が黄色であるのが特徴で、肝機能が低下すると血中に多く見られるようになります。 肝硬変の症状の1つで、皮膚が黄色くなる黄疸(おうだん)は、血中のビリルビンの量が増えることで発生する仕組みです。なお総ビリルビンの基準値は0.4~1.5㎎で、それ以上増えると肝臓疾患が疑われます。 数値で肝硬変が疑われるときの検査 もし、健康診断の数値で肝硬変の疑いがあるときには、より詳しく分析するために次のような検査が行われます。 腹部超音波検査 フィブロスキャン検査 肝生検 胃カメラ 以下の検査についても知っておくと、事前に心の準備をする上で役に立つでしょう。 腹部超音波検査 腹部超音波検査とは、機械が発する超音波を使って肝臓全体を観察・検査する方法です。とくに肝臓の形状の変化や表面の凸凹、脂肪肝が見られるときには肝硬変が疑われます。 ほかにも、肝臓がんが発生しているときには、がん細胞も観察できます。 フィブロスキャン検査 フィブロスキャン検査(肝硬度測定)は、肝臓の硬さを測定する検査です。肝臓に振動波を伝えることで、振動速度から肝臓の硬さを数値として検出します。(文献2) なお、振動速度は肝臓の硬さと密接に関わっていて、硬いほど速度が速くなる傾向です。 肝生検 肝生検は肝臓に直接針を刺すやり方で組織の一部を採取し、実際に顕微鏡で観察する方法です。直接の観察によって肝臓の組織がどの程度硬くなっているのかや、炎症が出現しているのかを医師が自らの目で確認します。 ただ近年では、超音波検査が主要な検査の手段になってきているため、取り扱っていない医療機関も増えています。 胃カメラ 胃カメラも肝硬変の精密検査で推奨される手法の1つです。肝硬変を発症すると、食道や胃の血管が膨らんでこぶ状になる静脈瘤(じょうみゃくりゅう)が発生するケースがあるため、胃カメラでの検査を勧められます。 この食道・胃静脈瘤は、発生する原因の大半が肝硬変の進行によるものと考えられています。しかも、静脈瘤は膜が非常に薄い分、ちょっとしたはずみで大量出血や吐血、黒い便のリスクがあるために、細心の注意が必要です。以上の理由から、肝硬変の疑いがあるときは、胃カメラを使った検査も一緒に受けると良いでしょう。 肝硬変が疑われる数値が出たときの対策・予防法 もし健康診断で肝硬変が疑われる数値が出てきた場合、さまざまな対策や予防法で肝硬変のこれ以上の悪化に備えられます。主な対策や予防法は以下のとおりです。 休肝日を設けるなどして飲酒の量を調整 食事の栄養バランスや量に注意 便秘対策 適度な運動の習慣 以上の方法を活用しながら、少しでも状況を良くしていくことが大切です。 休肝日を設けるなどして飲酒の量を調整 肝硬変の予防には、禁酒や休肝日を設けるなどの対策が欠かせません。肝硬変は日頃から大量のお酒を飲むことによるアルコールの大量摂取が大きな要因であるためです。実際に近年の研究では、わが国で発症する肝硬変の原因で最も多いのがアルコール摂取であることも報告されています。(文献3) アルコールを大量に摂取すると、肝臓で分解されるアセトアルデヒドや、肝臓に蓄積される中性脂肪が処理しきれなくなります。これらを放置すると、肝臓だけでなく他の消化器官にも多大な負担をかけるため、注意が必要です。 肝硬変の疑いがあるときは、ただちに飲酒をやめて適切な治療に臨みましょう。また、現在のところ肝硬変の可能性が低い方も、週に2~3回は休肝日を設けて肝臓をいたわるべきです。 食事の栄養バランスや量に注意 肝硬変の治療や予防には、食事の栄養バランスや量への注意も有効な対策として挙げられます。 主食・主菜・副菜を一通りそろえた献立での食事のほか、損傷が進んだ肝臓の回復に欠かせないたんぱく質の意識的な摂取がポイントです。具体的には肉類だけでなく、魚介類・卵類・大豆類を使った料理を口にするのがおすすめです。 栄養バランス以外にも、食事の量や回数も意識します。食べすぎると肝臓に脂肪肝が蓄積され、より肝硬変を悪化させる原因になるためです。このため腹八分目程度がちょうど良いでしょう。 食べる回数も1日3回が基本です。朝食を抜くなどして1日の食事回数を減らすと、肝臓が蓄えていた栄養分で足りないエネルギーを補てんしようとするため、ただでさえ弱っている肝臓に負担がかかります。 便秘対策 肝硬変が疑われる場合は便秘対策も大切です。便秘になると腸内でアンモニアを発生させる細菌が優位になり、健康な人であればそのアンモニアは肝臓で解毒されます。しかし、肝硬変では肝機能の低下でアンモニアが解毒されないため、アンモニアが血中に流出した上に、脳に達すると肝性脳症を発症する場合があります。 アンモニアの解毒も肝臓に大きな負担をかけるものであるため、肝硬変の疑いがある場合は便秘対策が欠かせません。普段から野菜や果物、きのこ類のようなビタミンや食物繊維を多く含むものを摂取して、お通じを良くしましょう。 適度な運動の習慣 適度に運動する習慣も肝硬変対策に役立ちます。とくにアルコール以外の原因で肝硬変の疑いがある場合は、肝硬変の原因物質である脂肪肝を減らすことで、症状の改善が期待できます。 1日30分以上の運動を、週3回以上行う程度がおすすめです。運動の内容も、ウォーキングやジョギング、サイクリングのような少し汗をかく程度の有酸素運動が良いでしょう。なお、途中に休憩を挟みながらやる方法でも問題ありません。ただし、肝硬変対策に運動を取り入れる際には、事前に担当の医師と運動の頻度や量をよく相談しましょう。 まとめ|肝硬変が疑われる数値の把握と予防が大事 血液検査などによる肝硬変や肝機能に関する数値の把握は、今後の肝硬変の治療や予防には欠かせません。もし、血液検査で肝硬変が疑われる数値が出てきたときは、すぐにより詳しい検査を受けることが大切です。 実際に肝硬変の診断を受けたり、医師からなりかけていることを指摘されたりしたら、禁酒や節酒でお酒を控えながら、食事や運動などの生活習慣を見直しましょう。肝硬変に関係する数値に向き合うことで、肝硬変のこれ以上の悪化や将来なる可能性を防ぐ上で重要です。 肝硬変が判明した方は、再生医療による症例記事も参考までにご覧ください。 肝硬変の数値に関するよくある質問 肝硬変の診断基準は? 肝臓の数値がどのくらいであれば入院が必要? 肝臓の数値が急に上がる原因は? 肝臓で高い数値が出るのはストレスが原因? 肝硬変の診断基準は? 肝硬変の診断基準は、血液検査で肝機能などに関係するASTやAGTなどを確認します。もし数値が正常値を逸脱している場合は、腹部超音波検査をはじめとするより精密な検査を行います。血液検査や精密な検査の結果を総合して、肝硬変かどうかを判断する流れです。 肝臓の数値がどのくらいであれば入院が必要? 肝臓の数値で入院が必要な目安は以下のとおりです。 項目 入院が必要な目安 (参考)正常とされる数値 AST 500U/L以上 13~36U/L ALT 500U/L以上 8~36U/L γ-GTP 500U/L以上 9~47U/L ALP 400U/L以上 38~113U/L 総ビリルビン数 10㎎/dL以上 0.4~1.5㎎/dL ただしこれらは参考値であり、実際の治療方針は医師が全身状態を総合的に判断して決定します。 肝臓の数値が急に上がる原因は? 肝臓の数値が急に上がる原因には肝臓の疾患のほか、過度な飲酒や服用している薬剤の影響、栄養バランスの偏った食事などさまざまな要因が挙げられます。必ずしも肝臓疾患によるものではないものの、場合によっては医師への相談がおすすめです。 肝臓で高い数値が出るのはストレスが原因? ストレスが原因で肝臓の数値が上がる場合はあり、ASTとALTが上昇します。ストレスを受けると交感神経が優位になる一方、肝臓を動かす際に欠かせない副交感神経が機能しないためです。副交感神経が機能しないことで肝細胞が損傷し、中に含まれるASTやALTが血液中に流出すると数値が高くなります。 参考文献 (文献1) 臨床検査のガイドライン JSLM2024|日本臨床検査医学会 (文献2) 関谷千尋・矢崎 康幸・高橋 篤・沼崎 彰・並木 正義 (1979) 腹腔鏡による肝硬度測定に関する研究 ―新しい肝硬度計の試作― | 日本消化器内視鏡学会雑誌 (文献3) Hirayuki Enomoto et al. (2024) Etiological changes of liver cirrhosis and hepatocellular carcinoma-complicated liver cirrhosis in Japan: Updated nationwide survey from 2018 to 2021, Hepatol Res.2024
2025.12.13